뇌출혈
 Cerebral hemorrhage | |
|---|---|
| 다른 이름 | intracerebral hemorrhage, cerebral haemorrhage, cerebral hemorrhage, intra-axial hemorrhage, cerebral hematoma, cerebral bleed, brain bleed, hemorrhagic stroke |
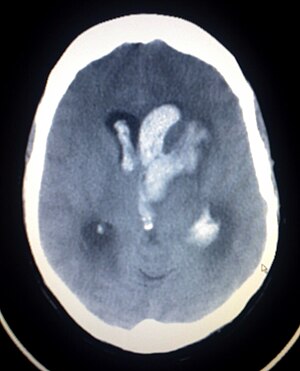 | |
| 뇌출혈 사진 | |
| 진료과 | 신경외과, 신경과 |
뇌출혈(腦出血, intracerebral hemorrhage, ICH)은 뇌혈관벽의 약한 부분이 터져 출혈이 일어나는 것이다. 뇌일혈(腦溢血)이라고도 하며, 일반적인 뇌출혈과 비교하여 두개골 내의 출혈에 한해서 뇌일혈로 표현하는 경우도 있다.
개요
뇌 조직(예: 실질), 심실 또는 둘 다로 인한 갑작스러운 출혈이다.[1][2][3] 이 질환은 두개골 내 출혈 유형과 뇌졸중의 한 종류이다(다른 하나는 허혈성 뇌졸중).[1][2] 증상은 심각도(혈액량), 급성 여부(기간) 및 위치(해부학적)에 따라 크게 달라질 수 있지만 두통, 편측 부전 마비, 무감각, 따끔거림 또는 마비, 언어 문제, 시력 또는 청력 문제, 기억 상실, 주의력 문제, 협응 문제, 균형감 문제, 어지럼증 또는 현훈, 메스꺼움/구토, 발작, 의식 저하 또는 의식 상실, 목 경직 및 발열이 포함될 수 있다.[4][3]
출혈성 뇌졸중(hemorrhagic stroke)은 뇌 아밀로이드 혈관병증, 뇌동정맥 기형, 뇌 외상, 뇌종양 및 뇌동맥류와 같은 뇌혈관의 변화를 배경으로 발생할 수 있으며, 이는 실질내 또는 지주막하 출혈을 유발할 수 있다.[3]
자연 출혈의 가장 큰 위험 요인은 고혈압과 아밀로이드증이다.[4] 다른 위험 요인으로는 알코올 중독, 낮은 콜레스테롤, 혈액 희석제, 코카인 복용 등이 있다.[4] 진단은 일반적으로 CT 스캔을 통해 이루어진다.[3]
엄격한 혈압 목표와 승압제와 항고혈압제의 빈번한 사용으로 인해 치료는 일반적으로 집중치료실에서 수행되어야 한다.[3][5] 가능하면 항응고제를 역전시켜야 하며 혈당은 정상 범위로 유지되어야 한다.[3] 수두증이나 두개내압 상승을 치료하기 위해 외부 심실 배액 장치를 삽입하는 절차를 사용할 수 있지만 코르티코스테로이드 사용은 피하는 경우가 많다.[3] 때로는 혈액을 직접 제거하는 수술이 치료될 수 있다.[3]
뇌출혈은 매년 10,000명당 약 2.5명에게 영향을 미친다.[4] 남성과 노년층에서 더 자주 발생한다.[4] 영향을 받은 사람들의 약 44%가 한 달 이내에 사망한다.[4] 영향을 받은 사람들의 약 20%이 호전을 보인다.[4] 출혈성 뇌졸중의 일종인 뇌내출혈은 1823년에 불충분한 혈류로 인한 허혈성 뇌졸중과 처음으로 구별되었다.[6]
같이 보기
각주
- ↑ 가 나 “Brain Bleed/Hemorrhage (Intracranial Hemorrhage): Causes, Symptoms, Treatment”.
- ↑ 가 나 Naidich TP, Castillo M, Cha S, Smirniotopoulos JG (2012). 《Imaging of the Brain, Expert Radiology Series,1: Imaging of the Brain》 (영어). Elsevier Health Sciences. 387쪽. ISBN 978-1416050094. 2016년 10월 2일에 원본 문서에서 보존된 문서.
- ↑ 가 나 다 라 마 바 사 아 Hemphill JC, Greenberg SM, Anderson CS, Becker K, Bendok BR, Cushman M, 외. (Council on Clinical Cardiology; American Heart Association Stroke Council; Council on Cardiovascular and Stroke Nursing) (July 2015). “Guidelines for the Management of Spontaneous Intracerebral Hemorrhage: A Guideline for Healthcare Professionals From the American Heart Association/American Stroke Association”. 《Stroke》 46 (7): 2032–2060. doi:10.1161/str.0000000000000069. PMID 26022637.
- ↑ 가 나 다 라 마 바 사 Caceres JA, Goldstein JN (August 2012). “Intracranial hemorrhage”. 《Emergency Medicine Clinics of North America》 30 (3): 771–794. doi:10.1016/j.emc.2012.06.003. PMC 3443867. PMID 22974648.
- ↑ Ko SB, Yoon BW (December 2017). “Blood Pressure Management for Acute Ischemic and Hemorrhagic Stroke: The Evidence”. 《Seminars in Respiratory and Critical Care Medicine》 38 (6): 718–725. doi:10.1055/s-0037-1608777. PMID 29262429.
- ↑ Hennerici M (2003). 《Imaging in Stroke》 (영어). Remedica. 1쪽. ISBN 9781901346251. 2016년 10월 2일에 원본 문서에서 보존된 문서.
