대장암: 두 판 사이의 차이
개요, 원인 - Sign and symptoms 중간 |
편집 요약 없음 |
||
| 1번째 줄: | 1번째 줄: | ||
{{위키데이터 속성 추적}} |
{{위키데이터 속성 추적}} |
||
{{질병 정보 (신규) |
|||
| 이름 = 대장 |
|||
| 그림 = stomach colon rectum diagram.svg |
|||
| 그림설명 = 하부 위장관의 그림 |
|||
}} |
|||
{{Infobox medical condition (new) |
|||
'''대장암'''(大腸癌, {{llang|en|colorectal cancer}}(CRC), bowel cancer, colon cancer, rectal cancer)은 [[대장 (해부학)|대장]]과 [[직장]], [[맹장]]의 부위에 발생하는 [[암]]의 한 종류이다. 세계적으로 2012년 한 해에 140 만건의 진단을 받았고 69만 4,000명이 대장암으로 사망하였다. [[미국]]에서는 4번째로 발생 빈도가 높고, 서양에서 3번째로 사망률이 높다. 대장암은 대장에서 [[용종]](폴립)이 [[선종 (종양)|선종]]으로부터 성장된 것이다. 대부분의 경우에는 [[:en:Benign tumor|양성 종양]](良性腫瘍)으로 성장하나, 일부는 [[암|악성 종양]]으로 발전하는 경우가 있다. 대장암은 주로 [[대장내시경]]을 통하여 발견된다. |
|||
| synonyms = 창자암, 결장암, 직장암 |
|||
| image = Blausen 0246 ColorectalCancer.png |
|||
| caption = 두 가지 대장 종양의 위치와 모양의 예시 |
|||
| field = [[소화기내과]]. [[일반외과]], [[종양학]] |
|||
| symptoms = 혈변, 배변의 변화, 의도하지 않은 체중 감소, 구토, 피로 |
|||
<ref name=NCI2014Pt/> |
|||
| complications = |
|||
| onset = |
|||
| duration = |
|||
| causes = 노령, 생활 습관 요인 및 유전 질환 |
|||
<ref name=WCR2014_5.5/><ref name=NCI2014Pre/> |
|||
| risks = 식단, [[비만]], 흡연, 신체 활동 부족, 알코올<ref name=WCR2014_5.5/><ref name="Theodoratou2017"/> |
|||
| diagnosis = 구불창자[[내시경]] 또는 대장 [[내시경]] 검사 중 조직 [[생검]]<ref name=NCI2014Pt/> |
|||
| differential = |
|||
| prevention = 45세부터 75세까지 [[건강검진]] |
|||
| treatment = [[수술]], [[방사선 요법]], [[화학 요법]], [[표적 치료]]<ref name=NCI2014PtTx/> |
|||
| medication = |
|||
| prognosis = 5년 생존률 65% (미국)<ref name=SEER2014/> |
|||
| frequency = 940만 명 (2015)<ref name=GBD2015Pre>{{cite journal | vauthors = Vos T, Barber RM, Bell B, Bertozzi-Villa A, Biryukov S, Bolliger I, etal | collaboration = GBD 2015 Disease and Injury Incidence and Prevalence Collaborators | title = Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015 | journal = Lancet | volume = 388 | issue = 10053 | pages = 1545–1602 | date = October 2016 | pmid = 27733282 | pmc = 5055577 | doi = 10.1016/S0140-6736(16)31678-6 }}</ref> |
|||
| deaths = 551,000 (2018)<ref name=Bray2018/> |
|||
| name = |
|||
}}'''대장암'''(大腸癌, [[영어]]: colorectal cancer(CRC), 창자암, 결장암, 직장암)은 [[결장]] 또는 [[직장]](대장의 일부)에서 발생하는 암이다.<ref name="NCI2014PtTx">{{cite web|url=http://www.cancer.gov/cancertopics/pdq/treatment/colon/Patient/page1/AllPages|title=Colon Cancer Treatment (PDQ®)|date=2014-05-12|website=NCI|archive-url=https://web.archive.org/web/20140705111552/http://www.cancer.gov/cancertopics/pdq/treatment/colon/Patient/page1/AllPages|archive-date=July 5, 2014|url-status=live|access-date=29 June 2014|df=mdy-all}}</ref> 징후와 증상으로는 대변에 피가 섞여 나오거나 [[배변]] 습관의 변화, 체중 감소, 피로감 등이 있다.<ref>{{Cite web|url=https://www.cancer.org/cancer/colon-rectal-cancer/detection-diagnosis-staging/signs-and-symptoms.html|title=Colorectal Cancer Signs and Symptoms {{!}} Signs of Colorectal Cancer|website=www.cancer.org|language=en|access-date=2023-02-08}}</ref> 대부분의 대장암은 노화와 생활 습관 요인으로 인해 발생하며, 소수의 경우만 근본적인 [[유전 질환|유전적 장애]]로 인해 발생한다.<ref name="WCR2014_5.5">{{cite book|title=World Cancer Report|date=2014|publisher=the International Agency for Research on Cancer, World Health Organization|pages=392–402|chapter=Chapter 5.5: Colorectal Cancer|isbn=978-92-832-0443-5|vauthors=Bosman FT|veditors=Stewart BW, Wild CP|chapter-url=http://publications.iarc.fr/Non-Series-Publications/World-Cancer-Reports/World-Cancer-Report-2014}}</ref><ref name="NCI2014Pre">{{cite web|url=http://www.cancer.gov/cancertopics/pdq/prevention/colorectal/HealthProfessional/page1/AllPages|title=Colorectal Cancer Prevention (PDQ®)|date=2014-02-27|website=National Cancer Institute|archive-url=https://web.archive.org/web/20140705111841/http://www.cancer.gov/cancertopics/pdq/prevention/colorectal/HealthProfessional/page1/AllPages|archive-date=July 5, 2014|url-status=live|access-date=29 June 2014|df=mdy-all}}</ref> 위험 요인으로는 식단, [[비만]], [[흡연]], 신체 활동 부족 등이 있다.<ref name="WCR2014_5.5" /> 위험을 증가시키는 식이 요인으로는 [[붉은 고기|붉은 육류]], [[가공육]], [[알코올]] 등이 있다.<ref name="WCR2014_5.5" /><ref name="Theodoratou2017">{{cite journal|title=Nature, Nurture, and Cancer Risks: Genetic and Nutritional Contributions to Cancer|journal=Annual Review of Nutrition|date=August 2017|volume=37|pages=293–320|type=Review|doi=10.1146/annurev-nutr-071715-051004|pmc=6143166|pmid=28826375|vauthors=Theodoratou E, Timofeeva M, Li X, Meng X, Ioannidis JP}}</ref> 또 다른 위험 요인으로는 [[크론병]]과 [[궤양성 대장염]]을 포함한 [[염증성 장질환|염증성 장 질환]]이 있다.<ref name="WCR2014_5.5" /> 대장암을 유발할 수 있는 유전성 유전 질환으로는 [[가족성 샘종 폴립증]]과 [[유전성 비폴립 대장암]]이 있지만, 이는 전체 대장암의 5% 미만만을 차지한다.<ref name="WCR2014_5.5" /><ref name="NCI2014Pre" /> 대장암은 일반적으로 [[양성 종양]]으로 시작하여 시간이 지남에 따라 암이 되는 [[용종]] 형태로 나타난다.<ref name="WCR2014_5.5" /> |
|||
대장암은 구불창자 [[내시경]] 검사 또는 [[대장내시경|대장 내시경]] 검사를 통해 대장 샘플을 채취하여 진단할 수 있다.<ref name="NCI2014Pt">{{cite web|url=http://www.cancer.gov/cancertopics/pdq/treatment/colon/Patient|title=General Information About Colon Cancer|date=2014-05-12|website=NCI|archive-url=https://web.archive.org/web/20140704182634/http://www.cancer.gov/cancertopics/pdq/treatment/colon/Patient|archive-date=July 4, 2014|url-status=live|access-date=29 June 2014|df=mdy-all}}</ref> 그런 다음 [[의학촬영|의료 영상]]을 통해 질병이 퍼졌는지 여부를 확인한다.<ref name="NCI2014PtTx" /> 대장암 검진은 대장암으로 인한 사망을 예방하고 줄이는 데 효과적이다.<ref name="USPSTF2016">{{cite journal|title=Screening for Colorectal Cancer: US Preventive Services Task Force Recommendation Statement|journal=JAMA|date=June 2016|volume=315|issue=23|pages=2564–2575|doi=10.1001/jama.2016.5989|pmid=27304597|display-authors=6|vauthors=Bibbins-Domingo K, Grossman DC, Curry SJ, Davidson KW, Epling JW, García FA, Gillman MW, Harper DM, Kemper AR, Krist AH, Kurth AE, Landefeld CS, Mangione CM, Owens DK, Phillips WR, Phipps MG, Pignone MP, Siu AL|doi-access=free}}</ref> 여러 가지 방법 중 하나를 통해 45세부터 75세까지 선별 검사를 받을 것을 권장한다.<ref name="USPSTF2016" /><ref>{{Cite web|url=https://thedacare.org/news-and-events/company-news/first-colonoscopies-now-recommended-at-age-45/|title=First Colonoscopies Now Recommended at Age 45|website=ThedaCare|language=en-US|access-date=2022-12-30}}</ref> 원래는 50세부터 권장되었으나, 대장암의 증가로 인해 45세부터 검진 받을 것을 권장하는 것으로 변경되었다. 대장내시경 검사 중 작은 용종이 발견되면 제거할 수 있다.<ref name="WCR2014_5.5" /> 큰 용종이나 종양이 발견되면 암 여부를 확인하기 위해 [[생검|조직 검사]]를 시행할 수 있다. [[아스피린]] 및 기타 [[비스테로이드성 항염증제]]는 용종 절제 시 통증의 위험을 줄여준다.<ref name="WCR2014_5.5" /><ref>{{cite journal|title=Role of aspirin in cancer prevention|journal=Current Oncology Reports|url=http://qmro.qmul.ac.uk/xmlui/handle/123456789/10490|date=December 2013|volume=15|issue=6|pages=533–540|doi=10.1007/s11912-013-0351-3|pmid=24114189|vauthors=Thorat MA, Cuzick J|s2cid=40187047}}</ref> 그러나 부작용으로 인하여 일반적으로는 사용하지 않는다.<ref>{{cite journal|title=Routine aspirin or nonsteroidal anti-inflammatory drugs for the primary prevention of colorectal cancer: recommendation statement|journal=American Family Physician|url=http://www.aafp.org/afp/2007/0701/p109.html|date=July 2007|volume=76|issue=1|pages=109–113|pmid=17668849|archive-url=https://web.archive.org/web/20140714192923/http://www.aafp.org/afp/2007/0701/p109.html|archive-date=July 14, 2014|url-status=live|vauthors=|df=mdy-all}}</ref> |
|||
대장암에 사용되는 치료법에는 [[수술]], [[방사선 요법]], [[화학 요법]] 및 [[표적 치료|표적 요법]]을 조합해서 사용한다.<ref name="NCI2014PtTx" /> 대장 벽 내에 국한된 암은 수술로 완치할 수 있지만, [[전이 (의학)|광범위하게 퍼진 암]]은 일반적으로 완치가 불가능하며 삶의 질과 증상을 개선하는 방향으로 관리가 이루어진다.<ref name="NCI2014PtTx" /> 2014년 미국의 5년 생존율은 약 65%였다.<ref name="SEER2014">{{cite web|url=http://seer.cancer.gov/statfacts/html/colorect.html|title=SEER Stat Fact Sheets: Colon and Rectum Cancer|website=NCI|archive-url=https://web.archive.org/web/20140624140833/http://seer.cancer.gov/statfacts/html/colorect.html|archive-date=June 24, 2014|url-status=live|access-date=18 June 2014|df=mdy-all}}</ref> 개인별 생존 가능성은 암의 진행 정도, 수술로 모든 암을 제거할 수 있는지 여부, 환자의 전반적인 건강 상태에 따라 달라진다.<ref name="NCI2014Pt" /> 전 세계적으로 대장암은 세 번째로 흔한 암 유형으로 전체 암 발생의 약 10%를 차지한다.<ref name="WCR2014Epi">{{cite book|title=World Cancer Report|date=2014|publisher=the International Agency for Research on Cancer, World Health Organization|pages=16–53|chapter=Chapter 1.1: The global and regional burden of cancer|isbn=978-92-832-0443-5|vauthors=Forman D, Ferlay J|veditors=Stewart BW, Wild CP|chapter-url=http://publications.iarc.fr/Non-Series-Publications/World-Cancer-Reports/World-Cancer-Report-2014}}</ref> 2018년에는 109만 명의 신규 환자가 발생했으며 551,000명이 이 질환으로 사망했다.<ref name="Bray2018">{{cite journal|title=Global cancer statistics 2018: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries|journal=CA: A Cancer Journal for Clinicians|date=November 2018|volume=68|issue=6|pages=394–424|doi=10.3322/caac.21492|pmid=30207593|vauthors=Bray F, Ferlay J, Soerjomataram I, Siegel RL, Torre LA, Jemal A|s2cid=52188256|doi-access=free}}</ref> 선진국에서 더 흔하게 발생하며, 65% 이상이 발견된다.<ref name="WCR2014_5.5" /> 여성보다 남성에서 흔하다.<ref name="WCR2014_5.5" /> |
|||
대장 벽면에 발생한 대장암 1기 및 2기의 경우에는 [[수술 (의학)|수술]]만으로 치료를 한다. 이 치료 시기를 놓치거나 완치되지 못한 경우, 대장암 세포는 [[림프절]]로 전이되어, 이 단계를 대장암 3기로 정의한다. 이 때는 수술 요법과 [[항암제]]를 이용한 화학 요법을 병행 치료한다. 암덩어리가 심하게 커지면 대장암 4기로 정의하여, 이는 화학요법을 사용해도 완치가 어렵다. 드물게 수술 요법과 화학 요법으로 치료되기도 한다. |
|||
== |
== 징후 및 증상 == |
||
| ⚫ | 대장암의 징후와 증상은 [[종양]]의 위치와 신체의 다른 곳으로 퍼졌는지([[전이 (의학)|전이]]) 여부에 따라 다르다. 대표적인 경고 신호로는 [[변비]] 악화, 대변에 피가 섞여 나오거나 대변의 굵기가 감소하고 식욕이 떨어지며 체중이 감소하고 50세 이상에서 [[메스꺼움]]이나 [[구토]]가 나타나는 경우가 있다.<ref>{{cite book|url=https://books.google.com/books?id=Zo7QcUjz0PYC&pg=PA381|title=Principles of clinical gastroenterology|year=2008|publisher=Wiley-Blackwell|location=Chichester, West Sussex|pages=381|isbn=978-1-4051-6910-3|archive-url=https://web.archive.org/web/20150928133221/https://books.google.com/books?id=Zo7QcUjz0PYC&pg=PA381|archive-date=September 28, 2015|url-status=live|vauthors=Alpers DH, Kalloo AN, Kaplowitz N, Owyang C, Powell DW|veditors=Yamada T|name-list-style=vanc|df=mdy-all}}</ref> 대장암 환자의 약 50%는 아무런 증상이 나타나지 않는다.<ref>{{cite journal|title=The value of using the faecal immunochemical test in general practice on patients presenting with non-alarm symptoms of colorectal cancer|journal=British Journal of Cancer|date=August 2018|volume=119|issue=4|pages=471–479|language=En|doi=10.1038/s41416-018-0178-7|pmc=6133998|pmid=30065255|vauthors=Juul JS, Hornung N, Andersen B, Laurberg S, Olesen F, Vedsted P}}</ref> |
||
| ⚫ | 직장 출혈이나 [[빈혈]]은 50세 이상의 사람들에게 나타나는 고위험 증상이다.<ref name="Sym113">{{cite journal|title=The diagnostic value of symptoms for colorectal cancer in primary care: a systematic review|journal=The British Journal of General Practice|date=May 2011|volume=61|issue=586|pages=e231–e243|doi=10.3399/bjgp11X572427|pmc=3080228|pmid=21619747|vauthors=Astin M, Griffin T, Neal RD, Rose P, Hamilton W}}</ref> 체중 감소와 배변 습관의 변화는 일반적으로 직장 출혈과 관련이 있는 경우에 암 발생의 가능성이 있다.<ref name="Sym113" /><ref name="pmid216241123">{{cite journal|title=Most bowel cancer symptoms do not indicate colorectal cancer and polyps: a systematic review|journal=BMC Gastroenterology|date=May 2011|volume=11|pages=65|doi=10.1186/1471-230X-11-65|pmc=3120795|pmid=21624112|vauthors=Adelstein BA, Macaskill P, Chan SF, Katelaris PH, Irwig L|doi-access=free}}</ref> |
||
=== 고령화와 식습관 === |
|||
대장암의 직접적인 이유 중 가장 큰 이유는 노화와 식습관이다. 그 외에 매우 작은 원인으로 유전적인 요인이 있다. 나이를 먹는 것은 자연적인 원인이므로 막을 수 없기 때문에 주로 식생활 패턴이 주요 원인으로 알려져 있다. 식습관 중에는 [[다이어트]], [[비만증]], [[흡연]], 운동 부족 등을 주요 원인으로 꼽는다. 식품 중에는 육류, 가공육, 술이 주된 원인이다. |
|||
== 원인 == |
|||
대장암의 75~95%는 유전적 위험이 거의 또는 전혀 없는 사람에게서 발생한다.<ref name="Cause11">{{cite journal|title=Colon cancer: a civilization disorder|journal=Digestive Diseases|url=https://ueaeprints.uea.ac.uk/id/eprint/48949/1/Colon_Cancer_Falk_2010_PDC.docx|year=2011|volume=29|issue=2|pages=222–228|doi=10.1159/000323926|pmid=21734388|vauthors=Watson AJ, Collins PD|s2cid=7640363}}</ref><ref name="Lancet10">{{cite journal|title=Colorectal cancer|journal=Lancet|date=March 2010|volume=375|issue=9719|pages=1030–1047|doi=10.1016/S0140-6736(10)60353-4|pmid=20304247|vauthors=Cunningham D, Atkin W, Lenz HJ, Lynch HT, Minsky B, Nordlinger B, Starling N|s2cid=25299272}}</ref> 위험 요인으로는 고령, 남성<ref name="Lancet10" />, 지방, [[설탕]], [[알코올]], [[붉은 고기|붉은 육류]], [[가공육]] 섭취, [[비만]], [[흡연]], 운동 부족 등이 있다.<ref name="Cause11" /><ref name="WCRF2011">{{Cite web|url=http://www.wcrf.org/sites/default/files/Colorectal-Cancer-2011-Report.pdf|title=Colorectal Cancer 2011 Report: Food, Nutrition, Physical Activity, and the Prevention of Colorectal Cancer|date=2011|publisher=World Cancer Research Fund & American Institute for Cancer Research|archive-url=https://web.archive.org/web/20160909084341/http://www.wcrf.org/sites/default/files/Colorectal-Cancer-2011-Report.pdf|archive-date=September 9, 2016|url-status=live|df=mdy-all}}</ref> 약 10%의 사례는 운동 부족과 관련이 있다.<ref>{{cite journal|title=Effect of physical inactivity on major non-communicable diseases worldwide: an analysis of burden of disease and life expectancy|journal=Lancet|date=July 2012|volume=380|issue=9838|pages=219–229|doi=10.1016/S0140-6736(12)61031-9|pmc=3645500|pmid=22818936|vauthors=Lee IM, Shiroma EJ, Lobelo F, Puska P, Blair SN, Katzmarzyk PT}}</ref> 알코올로 인한 위험은 하루에 한 잔 이상 마시면 증가하는 것으로 보인다.<ref name="Fedirko2011">{{cite journal|title=Alcohol drinking and colorectal cancer risk: an overall and dose-response meta-analysis of published studies|journal=Annals of Oncology|date=September 2011|volume=22|issue=9|pages=1958–1972|doi=10.1093/annonc/mdq653|pmid=21307158|display-authors=6|vauthors=Fedirko V, Tramacere I, Bagnardi V, Rota M, Scotti L, Islami F, Negri E, Straif K, Romieu I, La Vecchia C, Boffetta P, Jenab M|doi-access=free}}</ref> 하루 5잔의 물을 마시면 대장암 및 [[선종 (종양)|선종]]성 용종의 위험이 감소하는 것으로 알려져 있다.<ref>{{cite journal|title="Drink at least eight glasses of water a day." Really? Is there scientific evidence for "8 x 8"?|journal=American Journal of Physiology. Regulatory, Integrative and Comparative Physiology|date=November 2002|volume=283|issue=5|pages=R993–1004|doi=10.1152/ajpregu.00365.2002|pmid=12376390|vauthors=Valtin H|s2cid=2256436}}</ref> 스트렙토코쿠스 갈롤리티쿠스(''[[:en:Streptococcus_gallolyticus|Streptococcus gallolyticus]])''는 대장암과 관련이 있다.<ref name="BoleijvanGelder2011">{{cite journal|title=Clinical Importance of Streptococcus gallolyticus infection among colorectal cancer patients: systematic review and meta-analysis|journal=Clinical Infectious Diseases|date=November 2011|volume=53|issue=9|pages=870–878|doi=10.1093/cid/cir609|pmid=21960713|vauthors=Boleij A, van Gelder MM, Swinkels DW, Tjalsma H|doi-access=free}}</ref> 스트렙토코쿠스 보비스/스트렙토코쿠스 에퀴누스(''Streptococcus bovis/Streptococcus equinus)'' 군의 일부 균주는 매일 수백만 명의 사람들이 섭취하므로 안전한 것으로 보인다.<ref name="JansMeile2015">{{cite journal|title=Genomics, evolution, and molecular epidemiology of the Streptococcus bovis/Streptococcus equinus complex (SBSEC)|journal=Infection, Genetics and Evolution|date=July 2015|volume=33|pages=419–436|doi=10.1016/j.meegid.2014.09.017|pmid=25233845|vauthors=Jans C, Meile L, Lacroix C, Stevens MJ}}</ref> 스트렙토코쿠스 보비스균/갈롤리티쿠스(''Streptococcus bovis/gallolyticus)'' 균혈증 환자의 25~80%는 대장 종양을 동반한다.<ref name="AbdulamirHafidh2011">{{cite journal|title=The association of Streptococcus bovis/gallolyticus with colorectal tumors: the nature and the underlying mechanisms of its etiological role|journal=Journal of Experimental & Clinical Cancer Research|date=January 2011|volume=30|issue=1|pages=11|doi=10.1186/1756-9966-30-11|pmc=3032743|pmid=21247505|vauthors=Abdulamir AS, Hafidh RR, Abu Bakar F|doi-access=free}}{{CC-notice|cc=by2|url=https://jeccr.biomedcentral.com/articles/10.1186/1756-9966-30-11|author(s)=Ahmed S Abdulamir, Rand R Hafidh, and Fatimah Abu Bakar}}</ref> 스트렙토코쿠스 보비스/갈롤리티쿠스 혈청 유병률은 고위험군에서 기저 장 병변을 조기에 예측할 수 있는 실용적인 표지자로 사용된다.<ref name="AbdulamirHafidh2011" /> 스트렙토코쿠스 보비스/갈로티쿠스 항원에 대한 항체 또는 혈류 내 항원 자체의 존재가 대장 발암의 표지자로 작용할 수 있다고 제시되었다.<ref name="AbdulamirHafidh2011" /> |
|||
미국 보스톤 대학 메디컬센터에서는 논문 결과를 종합 분석한 결과, 알코올 섭취량의 정도와 대장암 위험성의 연관성이 높은 것으로 나타났다. |
|||
[[대장균|병원성 대장균]]은 유전 독성 대사산물인 콜리박틴을 생성하여 대장암의 위험을 증가시킬 수 있다.<ref name="pmid32317778">{{cite journal|title=Microbiota and colorectal cancer: colibactin makes its mark|journal=Nature Reviews. Gastroenterology & Hepatology|date=June 2020|volume=17|issue=6|pages=317–318|doi=10.1038/s41575-020-0303-y|pmid=32317778|vauthors=Arthur JC|s2cid=216033220}}</ref> |
|||
하루평균 49.9 그램까지 알코올을 섭취하는 사람은 대장암 위험률이 평균 21% 높아지고, 50 그램 이상 마시는 사람은 52%가 높아진다는 결과를 보였다.<ref>{{웹 인용|url=https://blog.naver.com/docsuri2002/120145342554|제목=술과 대장암|언어=ko|확인날짜=2021-04-08}}</ref> |
|||
=== 염증성 장질환 === |
|||
'''비만과 대장암''' |
|||
[[염증성 장질환]]([[궤양성 대장염]] 및 [[크론병]])이 있는 사람은 대장암에 걸릴 위험이 높다.<ref name="IBD11">{{Cite book|title=Inflammation and Gastrointestinal Cancers|year=2011|series=Recent Results in Cancer Research|volume=185|pages=99–115|chapter=Inflammatory Bowel Disease and Colon Cancer|doi=10.1007/978-3-642-03503-6_6|isbn=978-3-642-03502-9|pmid=21822822|vauthors=Jawad N, Direkze N, Leedham SJ|journal=<!-- Disable Citation bot -->}}</ref><ref name="pmid26004415">{{cite journal|title=Chronic inflammation and colorectal cancer: the role of vascular endothelial growth factor|journal=Current Pharmaceutical Design|date=2015|volume=21|issue=21|pages=2960–2967|doi=10.2174/1381612821666150514104244|pmid=26004415|vauthors=Hu T, Li LF, Shen J, Zhang L, Cho CH}}</ref> 이 위험은 질환을 오래 앓을수록, 그리고 염증의 정도가 심할수록 증가한다.<ref name="IBD09">{{cite journal|title=Colorectal cancer and inflammatory bowel disease: epidemiology, risk factors, mechanisms of carcinogenesis and prevention strategies|journal=Anticancer Research|date=July 2009|volume=29|issue=7|pages=2727–2737|pmid=19596953|vauthors=Triantafillidis JK, Nasioulas G, Kosmidis PA}}</ref> 이러한 고위험군에서는 [[아스피린]]을 통한 예방과 정기적인 [[대장내시경]] 검사가 모두 권장된다.<ref name=":2">{{cite journal|title=Strategies for detecting colon cancer in patients with inflammatory bowel disease|journal=The Cochrane Database of Systematic Reviews|date=September 2017|volume=2017|issue=9|pages=CD000279|doi=10.1002/14651858.cd000279.pub4|pmc=6483622|pmid=28922695|vauthors=Bye WA, Nguyen TM, Parker CE, Jairath V, East JE}}</ref> 이러한 고위험군에서 내시경 검사를 받으면 조기 진단을 통해 대장암 발병을 줄일 수 있으며 대장암으로 사망할 가능성도 줄일 수 있다.<ref name=":2" /> 염증성 장 질환이 있는 사람은 매년 대장암 발병의 2% 미만을 차지한다.<ref name="IBD09" /> 크론병 환자의 경우 10년 후 2%, 20년 후 8%, 30년 후 18%가 대장암에 걸린다.<ref name="IBD09" /> 궤양성 대장염 환자의 경우, 약 16%가 30년 동안 [[이형성]] 또는 대장암이 발생한다.<ref name="IBD09" /> |
|||
=== 유전학 === |
|||
비만은 고혈압 및 당뇨를 불러오는 데다, 비만관련암(유방암,대장암 등)을 증가시킨다. 따라서 비만 및 고도비만이 있다면 빨리 살을 빼야 한다. |
|||
부모나 형제자매와 같은 1촌 친척 2명 이상에 대장암 [[가족력]]이 있는 사람은 대장암에 걸릴 위험이 2~3배 더 높으며, 이 그룹은 전체 대장암 발병의 약 20%를 차지한다. 여러 유전 증후군도 대장암 발병률 증가와 관련이 있다. 가장 흔한 [[유전성 비폴립 대장암]](HNPCC, 또는 [[린치 증후군]])은 대장암 환자의 약 3%에서 나타나는 유전성 대장암이다.<ref name="Lancet10" /> 대장암과 밀접한 관련이 있는 다른 증후군으로는 가드너 증후군과 [[가족성 샘종 폴립증]](FAP)이 있다.<ref name="pmid20141232">{{cite journal|title=Gardner syndrome: skin manifestations, differential diagnosis and management|journal=American Journal of Clinical Dermatology|date=2010|volume=11|issue=2|pages=117–122|doi=10.2165/11311180-000000000-00000|pmid=20141232|vauthors=Juhn E, Khachemoune A|s2cid=36836169}}</ref> 이러한 증후군을 가진 사람들에게는 거의 항상 암이 발생하며 암 발생의 1%를 차지한다.<ref name="pmid19822006">{{cite journal|title=Familial adenomatous polyposis|journal=Orphanet Journal of Rare Diseases|date=October 2009|volume=4|pages=22|doi=10.1186/1750-1172-4-22|pmc=2772987|pmid=19822006|vauthors=Half E, Bercovich D, Rozen P|doi-access=free}}</ref> 악성 종양의 위험이 높기 때문에 예방 조치로 FAP 환자에게는 직장-결장 전절제술이 권장될 수 있다. 결장만을 제거하는 결장 절제술은 직장이 남아있는 경우 직장암의 위험이 높기 때문에 예방 조치로 충분하지 않을 수 있다.<ref>{{cite journal|title=Preventive surgery for colon cancer in familial adenomatous polyposis and hereditary nonpolyposis colorectal cancer syndrome|journal=Langenbeck's Archives of Surgery|date=March 2003|volume=388|issue=1|pages=9–16|doi=10.1007/s00423-003-0364-8|pmid=12690475|vauthors=Möslein G, Pistorius S, Saeger HD, Schackert HK|s2cid=21385340}}</ref> 결장에 영향을 미치는 가장 흔한 폴립성 증후군은 톱니 모양 폴립 증후군으로,<ref name="Mankaney">{{cite journal|title=Serrated Polyposis Syndrome|journal=Clinical Gastroenterology and Hepatology|date=April 2020|volume=18|issue=4|pages=777–779|doi=10.1016/j.cgh.2019.09.006|pmid=31520728|vauthors=Mankaney G, Rouphael C, Burke CA|doi-access=free}}</ref> 25~40%의 대장암 위험이 있다. <ref name="Fan">{{cite journal|title=Management of Serrated Polyps of the Colon|journal=Current Treatment Options in Gastroenterology|date=March 2018|volume=16|issue=1|pages=182–202|doi=10.1007/s11938-018-0176-0|pmc=6284520|pmid=29445907|vauthors=Fan C, Younis A, Bookhout CE, Crockett SD}}</ref> |
|||
한 쌍의 유전자(POLE 및 POLD1)의 돌연변이는 가족성 대장암과 관련이 있다.<ref name="Bourdais2017">{{cite journal|title=Polymerase proofreading domain mutations: New opportunities for immunotherapy in hypermutated colorectal cancer beyond MMR deficiency|journal=Critical Reviews in Oncology/Hematology|date=May 2017|volume=113|pages=242–248|doi=10.1016/j.critrevonc.2017.03.027|pmid=28427513|display-authors=6|vauthors=Bourdais R, Rousseau B, Pujals A, Boussion H, Joly C, Guillemin A, Baumgaertner I, Neuzillet C, Tournigand C}}</ref> |
|||
대장암으로 인한 대부분의 사망은 전이성 질환과 관련이 있다. 전이성 질환의 가능성에 기여하는 것으로 보이는 유전자, 전이성 대장암 관련 유전자 1(MACC1)이 분리되었다.<ref name="Stein2009">{{cite journal|title=MACC1, a newly identified key regulator of HGF-MET signaling, predicts colon cancer metastasis|journal=Nature Medicine|date=January 2009|volume=15|issue=1|pages=59–67|doi=10.1038/nm.1889|pmid=19098908|display-authors=6|vauthors=Stein U, Walther W, Arlt F, Schwabe H, Smith J, Fichtner I, Birchmeier W, Schlag PM|s2cid=8854895}}</ref> 이는 간세포 [[성장 인자]]의 발현에 영향을 미치는 [[전사 인자]]이다. 이 유전자는 세포 배양에서 대장암 세포의 증식, 침습 및 산발, 생쥐의 종양 성장 및 전이와 관련이 있었다. MACC1은 암 치료의 잠재적 표적이 될 수 있지만, 이러한 가능성은 임상 연구를 통해 추가적인 확인이 필요하다.<ref name="Stein2013">Stein U (2013) MACC1 – a novel target for solid cancers. Expert Opin Ther Targets</ref> |
|||
== 징후 및 증상 == |
|||
| ⚫ | 대장암의 징후와 증상은 [[종양]]의 위치와 신체의 다른 곳으로 퍼졌는지([[전이 (의학)|전이]]) 여부에 따라 다르다. 대표적인 경고 신호로는 [[변비]] 악화, 대변에 피가 섞여 나오거나 대변의 굵기가 감소하고 식욕이 떨어지며 체중이 감소하고 50세 이상에서 [[메스꺼움]]이나 [[구토]]가 나타나는 경우가 있다.<ref>{{cite book|url=https://books.google.com/books?id=Zo7QcUjz0PYC&pg=PA381|title=Principles of clinical gastroenterology|year=2008|publisher=Wiley-Blackwell|location=Chichester, West Sussex|pages=381|isbn=978-1-4051-6910-3|archive-url=https://web.archive.org/web/20150928133221/https://books.google.com/books?id=Zo7QcUjz0PYC&pg=PA381|archive-date=September 28, 2015|url-status=live|vauthors=Alpers DH, Kalloo AN, Kaplowitz N, Owyang C, Powell DW|veditors=Yamada T|name-list-style=vanc|df=mdy-all}}</ref> 대장암 환자의 약 50%는 아무런 증상이 나타나지 않는다.<ref>{{cite journal|title=The value of using the faecal immunochemical test in general practice on patients presenting with non-alarm symptoms of colorectal cancer|journal=British Journal of Cancer|date=August 2018|volume=119|issue=4|pages=471–479|language=En|doi=10.1038/s41416-018-0178-7|pmc=6133998|pmid=30065255|vauthors=Juul JS, Hornung N, Andersen B, Laurberg S, Olesen F, Vedsted P}}</ref> |
||
| ⚫ | 직장 출혈이나 [[빈혈]]은 50세 이상의 사람들에게 나타나는 고위험 증상이다.<ref name=" |
||
[[종양억제유전자|종양 억제 유전자]]의 비정상적인 [[DNA 메틸화]]와 같은 [[후성유전학]]적 요인이 대장암 발병에 중요한 역할을 한다.<ref>{{cite journal|title=Comparing the DNA hypermethylome with gene mutations in human colorectal cancer|journal=PLOS Genetics|date=September 2007|volume=3|issue=9|pages=1709–1723|doi=10.1371/journal.pgen.0030157|pmc=1988850|pmid=17892325|display-authors=6|vauthors=Schuebel KE, Chen W, Cope L, Glöckner SC, Suzuki H, Yi JM, Chan TA, Van Neste L, Van Criekinge W, van den Bosch S, van Engeland M, Ting AH, Jair K, Yu W, Toyota M, Imai K, Ahuja N, Herman JG, Baylin SB|author-link16=Kohzoh Imai|author-link17=Nita Ahuja|df=mdy-all|author-link18=James G. Herman|author-link19=Stephen B. Baylin|doi-access=free}}</ref> |
|||
== 진단 == |
|||
대장암은 [[대장내시경]] 검사를 통해 대장의 샘플을 체취해 진단하며, [[의학촬영]]을 통해 병의 확산여부를 관찰한다. [[암 검진]]은 대장암으로부터 사망을 예방하거나 줄이는 데 효과적이다. |
|||
[[아슈케나즈 유대인]]은 [[선종 (종양)|선종]]에 이어 대장암에 걸릴 위험이 6% 더 높은데, 이는 APC 유전자의 [[돌연변이]]가 더 흔하기 때문이다.<ref>{{cite web|url=https://www.webmd.com/colorectal-cancer/qa/what-is-the-relationship-between-ashkenazi-jews-and-colorectal-cancer|title=What is the relationship between Ashkenazi Jews and colorectal cancer?|website=WebMD|language=en|access-date=17 October 2019}}</ref> |
|||
== 치료 == |
|||
2020년 1월 6일, 미국 [[시티 오브 호프]](City of Hope) 연구소의 암 전문의 [[아하이 고엘]] 박사 연구팀이 진행한 생쥐 실험 결과, [[아스피린]]이 대장암세포가 자연적으로 죽도록 세포사멸(apoptosis)을 유도한다는 것을 발견했다. |
|||
== 각주 == |
== 각주 == |
||
2023년 9월 18일 (월) 01:59 판
 | |
|---|---|
| 다른 이름 | 창자암, 결장암, 직장암 |
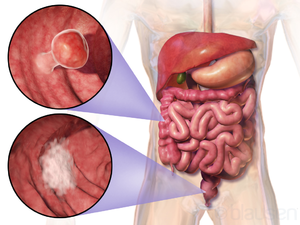 | |
| 두 가지 대장 종양의 위치와 모양의 예시 | |
| 진료과 | 소화기내과. 일반외과, 종양학 |
| 증상 | 혈변, 배변의 변화, 의도하지 않은 체중 감소, 구토, 피로 [1] |
| 병인 | 노령, 생활 습관 요인 및 유전 질환 [2][3] |
| 위험 인자 | 식단, 비만, 흡연, 신체 활동 부족, 알코올[2][4] |
| 진단 방식 | 구불창자내시경 또는 대장 내시경 검사 중 조직 생검[1] |
| 예방 | 45세부터 75세까지 건강검진 |
| 치료 | 수술, 방사선 요법, 화학 요법, 표적 치료[5] |
| 예후 | 5년 생존률 65% (미국)[6] |
| 빈도 | 940만 명 (2015)[7] |
| 사망 | 551,000 (2018)[8] |
대장암(大腸癌, 영어: colorectal cancer(CRC), 창자암, 결장암, 직장암)은 결장 또는 직장(대장의 일부)에서 발생하는 암이다.[5] 징후와 증상으로는 대변에 피가 섞여 나오거나 배변 습관의 변화, 체중 감소, 피로감 등이 있다.[9] 대부분의 대장암은 노화와 생활 습관 요인으로 인해 발생하며, 소수의 경우만 근본적인 유전적 장애로 인해 발생한다.[2][3] 위험 요인으로는 식단, 비만, 흡연, 신체 활동 부족 등이 있다.[2] 위험을 증가시키는 식이 요인으로는 붉은 육류, 가공육, 알코올 등이 있다.[2][4] 또 다른 위험 요인으로는 크론병과 궤양성 대장염을 포함한 염증성 장 질환이 있다.[2] 대장암을 유발할 수 있는 유전성 유전 질환으로는 가족성 샘종 폴립증과 유전성 비폴립 대장암이 있지만, 이는 전체 대장암의 5% 미만만을 차지한다.[2][3] 대장암은 일반적으로 양성 종양으로 시작하여 시간이 지남에 따라 암이 되는 용종 형태로 나타난다.[2]
대장암은 구불창자 내시경 검사 또는 대장 내시경 검사를 통해 대장 샘플을 채취하여 진단할 수 있다.[1] 그런 다음 의료 영상을 통해 질병이 퍼졌는지 여부를 확인한다.[5] 대장암 검진은 대장암으로 인한 사망을 예방하고 줄이는 데 효과적이다.[10] 여러 가지 방법 중 하나를 통해 45세부터 75세까지 선별 검사를 받을 것을 권장한다.[10][11] 원래는 50세부터 권장되었으나, 대장암의 증가로 인해 45세부터 검진 받을 것을 권장하는 것으로 변경되었다. 대장내시경 검사 중 작은 용종이 발견되면 제거할 수 있다.[2] 큰 용종이나 종양이 발견되면 암 여부를 확인하기 위해 조직 검사를 시행할 수 있다. 아스피린 및 기타 비스테로이드성 항염증제는 용종 절제 시 통증의 위험을 줄여준다.[2][12] 그러나 부작용으로 인하여 일반적으로는 사용하지 않는다.[13]
대장암에 사용되는 치료법에는 수술, 방사선 요법, 화학 요법 및 표적 요법을 조합해서 사용한다.[5] 대장 벽 내에 국한된 암은 수술로 완치할 수 있지만, 광범위하게 퍼진 암은 일반적으로 완치가 불가능하며 삶의 질과 증상을 개선하는 방향으로 관리가 이루어진다.[5] 2014년 미국의 5년 생존율은 약 65%였다.[6] 개인별 생존 가능성은 암의 진행 정도, 수술로 모든 암을 제거할 수 있는지 여부, 환자의 전반적인 건강 상태에 따라 달라진다.[1] 전 세계적으로 대장암은 세 번째로 흔한 암 유형으로 전체 암 발생의 약 10%를 차지한다.[14] 2018년에는 109만 명의 신규 환자가 발생했으며 551,000명이 이 질환으로 사망했다.[8] 선진국에서 더 흔하게 발생하며, 65% 이상이 발견된다.[2] 여성보다 남성에서 흔하다.[2]
징후 및 증상
대장암의 징후와 증상은 종양의 위치와 신체의 다른 곳으로 퍼졌는지(전이) 여부에 따라 다르다. 대표적인 경고 신호로는 변비 악화, 대변에 피가 섞여 나오거나 대변의 굵기가 감소하고 식욕이 떨어지며 체중이 감소하고 50세 이상에서 메스꺼움이나 구토가 나타나는 경우가 있다.[15] 대장암 환자의 약 50%는 아무런 증상이 나타나지 않는다.[16]
직장 출혈이나 빈혈은 50세 이상의 사람들에게 나타나는 고위험 증상이다.[17] 체중 감소와 배변 습관의 변화는 일반적으로 직장 출혈과 관련이 있는 경우에 암 발생의 가능성이 있다.[17][18]
원인
대장암의 75~95%는 유전적 위험이 거의 또는 전혀 없는 사람에게서 발생한다.[19][20] 위험 요인으로는 고령, 남성[20], 지방, 설탕, 알코올, 붉은 육류, 가공육 섭취, 비만, 흡연, 운동 부족 등이 있다.[19][21] 약 10%의 사례는 운동 부족과 관련이 있다.[22] 알코올로 인한 위험은 하루에 한 잔 이상 마시면 증가하는 것으로 보인다.[23] 하루 5잔의 물을 마시면 대장암 및 선종성 용종의 위험이 감소하는 것으로 알려져 있다.[24] 스트렙토코쿠스 갈롤리티쿠스(Streptococcus gallolyticus)는 대장암과 관련이 있다.[25] 스트렙토코쿠스 보비스/스트렙토코쿠스 에퀴누스(Streptococcus bovis/Streptococcus equinus) 군의 일부 균주는 매일 수백만 명의 사람들이 섭취하므로 안전한 것으로 보인다.[26] 스트렙토코쿠스 보비스균/갈롤리티쿠스(Streptococcus bovis/gallolyticus) 균혈증 환자의 25~80%는 대장 종양을 동반한다.[27] 스트렙토코쿠스 보비스/갈롤리티쿠스 혈청 유병률은 고위험군에서 기저 장 병변을 조기에 예측할 수 있는 실용적인 표지자로 사용된다.[27] 스트렙토코쿠스 보비스/갈로티쿠스 항원에 대한 항체 또는 혈류 내 항원 자체의 존재가 대장 발암의 표지자로 작용할 수 있다고 제시되었다.[27]
병원성 대장균은 유전 독성 대사산물인 콜리박틴을 생성하여 대장암의 위험을 증가시킬 수 있다.[28]
염증성 장질환
염증성 장질환(궤양성 대장염 및 크론병)이 있는 사람은 대장암에 걸릴 위험이 높다.[29][30] 이 위험은 질환을 오래 앓을수록, 그리고 염증의 정도가 심할수록 증가한다.[31] 이러한 고위험군에서는 아스피린을 통한 예방과 정기적인 대장내시경 검사가 모두 권장된다.[32] 이러한 고위험군에서 내시경 검사를 받으면 조기 진단을 통해 대장암 발병을 줄일 수 있으며 대장암으로 사망할 가능성도 줄일 수 있다.[32] 염증성 장 질환이 있는 사람은 매년 대장암 발병의 2% 미만을 차지한다.[31] 크론병 환자의 경우 10년 후 2%, 20년 후 8%, 30년 후 18%가 대장암에 걸린다.[31] 궤양성 대장염 환자의 경우, 약 16%가 30년 동안 이형성 또는 대장암이 발생한다.[31]
유전학
부모나 형제자매와 같은 1촌 친척 2명 이상에 대장암 가족력이 있는 사람은 대장암에 걸릴 위험이 2~3배 더 높으며, 이 그룹은 전체 대장암 발병의 약 20%를 차지한다. 여러 유전 증후군도 대장암 발병률 증가와 관련이 있다. 가장 흔한 유전성 비폴립 대장암(HNPCC, 또는 린치 증후군)은 대장암 환자의 약 3%에서 나타나는 유전성 대장암이다.[20] 대장암과 밀접한 관련이 있는 다른 증후군으로는 가드너 증후군과 가족성 샘종 폴립증(FAP)이 있다.[33] 이러한 증후군을 가진 사람들에게는 거의 항상 암이 발생하며 암 발생의 1%를 차지한다.[34] 악성 종양의 위험이 높기 때문에 예방 조치로 FAP 환자에게는 직장-결장 전절제술이 권장될 수 있다. 결장만을 제거하는 결장 절제술은 직장이 남아있는 경우 직장암의 위험이 높기 때문에 예방 조치로 충분하지 않을 수 있다.[35] 결장에 영향을 미치는 가장 흔한 폴립성 증후군은 톱니 모양 폴립 증후군으로,[36] 25~40%의 대장암 위험이 있다. [37]
한 쌍의 유전자(POLE 및 POLD1)의 돌연변이는 가족성 대장암과 관련이 있다.[38]
대장암으로 인한 대부분의 사망은 전이성 질환과 관련이 있다. 전이성 질환의 가능성에 기여하는 것으로 보이는 유전자, 전이성 대장암 관련 유전자 1(MACC1)이 분리되었다.[39] 이는 간세포 성장 인자의 발현에 영향을 미치는 전사 인자이다. 이 유전자는 세포 배양에서 대장암 세포의 증식, 침습 및 산발, 생쥐의 종양 성장 및 전이와 관련이 있었다. MACC1은 암 치료의 잠재적 표적이 될 수 있지만, 이러한 가능성은 임상 연구를 통해 추가적인 확인이 필요하다.[40]
종양 억제 유전자의 비정상적인 DNA 메틸화와 같은 후성유전학적 요인이 대장암 발병에 중요한 역할을 한다.[41]
아슈케나즈 유대인은 선종에 이어 대장암에 걸릴 위험이 6% 더 높은데, 이는 APC 유전자의 돌연변이가 더 흔하기 때문이다.[42]
각주
- ↑ 가 나 다 라 “General Information About Colon Cancer”. 《NCI》. May 12, 2014. July 4, 2014에 원본 문서에서 보존된 문서. June 29, 2014에 확인함.
- ↑ 가 나 다 라 마 바 사 아 자 차 카 타 Bosman FT (2014). 〈Chapter 5.5: Colorectal Cancer〉. Stewart BW, Wild CP. 《World Cancer Report》. the International Agency for Research on Cancer, World Health Organization. 392–402쪽. ISBN 978-92-832-0443-5.
- ↑ 가 나 다 “Colorectal Cancer Prevention (PDQ®)”. 《National Cancer Institute》. February 27, 2014. July 5, 2014에 원본 문서에서 보존된 문서. June 29, 2014에 확인함.
- ↑ 가 나 Theodoratou E, Timofeeva M, Li X, Meng X, Ioannidis JP (August 2017). “Nature, Nurture, and Cancer Risks: Genetic and Nutritional Contributions to Cancer”. 《Annual Review of Nutrition》 (Review) 37: 293–320. doi:10.1146/annurev-nutr-071715-051004. PMC 6143166. PMID 28826375.
- ↑ 가 나 다 라 마 “Colon Cancer Treatment (PDQ®)”. 《NCI》. May 12, 2014. July 5, 2014에 원본 문서에서 보존된 문서. June 29, 2014에 확인함.
- ↑ 가 나 “SEER Stat Fact Sheets: Colon and Rectum Cancer”. 《NCI》. June 24, 2014에 원본 문서에서 보존된 문서. June 18, 2014에 확인함.
- ↑ Vos T, Barber RM, Bell B, Bertozzi-Villa A, Biryukov S, Bolliger I, 외. (GBD 2015 Disease and Injury Incidence and Prevalence Collaborators) (October 2016). “Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015”. 《Lancet》 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
- ↑ 가 나 Bray F, Ferlay J, Soerjomataram I, Siegel RL, Torre LA, Jemal A (November 2018). “Global cancer statistics 2018: GLOBOCAN estimates of incidence and mortality worldwide for 36 cancers in 185 countries”. 《CA: A Cancer Journal for Clinicians》 68 (6): 394–424. doi:10.3322/caac.21492. PMID 30207593. S2CID 52188256.
- ↑ “Colorectal Cancer Signs and Symptoms | Signs of Colorectal Cancer”. 《www.cancer.org》 (영어). 2023년 2월 8일에 확인함.
- ↑ 가 나 Bibbins-Domingo K, Grossman DC, Curry SJ, Davidson KW, Epling JW, García FA, 외. (June 2016). “Screening for Colorectal Cancer: US Preventive Services Task Force Recommendation Statement”. 《JAMA》 315 (23): 2564–2575. doi:10.1001/jama.2016.5989. PMID 27304597.
- ↑ “First Colonoscopies Now Recommended at Age 45”. 《ThedaCare》 (미국 영어). 2022년 12월 30일에 확인함.
- ↑ Thorat MA, Cuzick J (December 2013). “Role of aspirin in cancer prevention”. 《Current Oncology Reports》 15 (6): 533–540. doi:10.1007/s11912-013-0351-3. PMID 24114189. S2CID 40187047.
- ↑ “Routine aspirin or nonsteroidal anti-inflammatory drugs for the primary prevention of colorectal cancer: recommendation statement”. 《American Family Physician》 76 (1): 109–113. July 2007. PMID 17668849. July 14, 2014에 원본 문서에서 보존된 문서.
- ↑ Forman D, Ferlay J (2014). 〈Chapter 1.1: The global and regional burden of cancer〉. Stewart BW, Wild CP. 《World Cancer Report》. the International Agency for Research on Cancer, World Health Organization. 16–53쪽. ISBN 978-92-832-0443-5.
- ↑ Alpers DH, Kalloo AN, Kaplowitz N, Owyang C, Powell DW (2008). Yamada T, 편집. 《Principles of clinical gastroenterology》. Chichester, West Sussex: Wiley-Blackwell. 381쪽. ISBN 978-1-4051-6910-3. September 28, 2015에 원본 문서에서 보존된 문서.
- ↑ Juul JS, Hornung N, Andersen B, Laurberg S, Olesen F, Vedsted P (August 2018). “The value of using the faecal immunochemical test in general practice on patients presenting with non-alarm symptoms of colorectal cancer”. 《British Journal of Cancer》 (영어) 119 (4): 471–479. doi:10.1038/s41416-018-0178-7. PMC 6133998. PMID 30065255.
- ↑ 가 나 Astin M, Griffin T, Neal RD, Rose P, Hamilton W (May 2011). “The diagnostic value of symptoms for colorectal cancer in primary care: a systematic review”. 《The British Journal of General Practice》 61 (586): e231–e243. doi:10.3399/bjgp11X572427. PMC 3080228. PMID 21619747.
- ↑ Adelstein BA, Macaskill P, Chan SF, Katelaris PH, Irwig L (May 2011). “Most bowel cancer symptoms do not indicate colorectal cancer and polyps: a systematic review”. 《BMC Gastroenterology》 11: 65. doi:10.1186/1471-230X-11-65. PMC 3120795. PMID 21624112.
- ↑ 가 나 Watson AJ, Collins PD (2011). “Colon cancer: a civilization disorder”. 《Digestive Diseases》 29 (2): 222–228. doi:10.1159/000323926. PMID 21734388. S2CID 7640363.
- ↑ 가 나 다 Cunningham D, Atkin W, Lenz HJ, Lynch HT, Minsky B, Nordlinger B, Starling N (March 2010). “Colorectal cancer”. 《Lancet》 375 (9719): 1030–1047. doi:10.1016/S0140-6736(10)60353-4. PMID 20304247. S2CID 25299272.
- ↑ “Colorectal Cancer 2011 Report: Food, Nutrition, Physical Activity, and the Prevention of Colorectal Cancer” (PDF). World Cancer Research Fund & American Institute for Cancer Research. 2011. September 9, 2016에 원본 문서 (PDF)에서 보존된 문서.
- ↑ Lee IM, Shiroma EJ, Lobelo F, Puska P, Blair SN, Katzmarzyk PT (July 2012). “Effect of physical inactivity on major non-communicable diseases worldwide: an analysis of burden of disease and life expectancy”. 《Lancet》 380 (9838): 219–229. doi:10.1016/S0140-6736(12)61031-9. PMC 3645500. PMID 22818936.
- ↑ Fedirko V, Tramacere I, Bagnardi V, Rota M, Scotti L, Islami F, 외. (September 2011). “Alcohol drinking and colorectal cancer risk: an overall and dose-response meta-analysis of published studies”. 《Annals of Oncology》 22 (9): 1958–1972. doi:10.1093/annonc/mdq653. PMID 21307158.
- ↑ Valtin H (November 2002). “"Drink at least eight glasses of water a day." Really? Is there scientific evidence for "8 x 8"?”. 《American Journal of Physiology. Regulatory, Integrative and Comparative Physiology》 283 (5): R993–1004. doi:10.1152/ajpregu.00365.2002. PMID 12376390. S2CID 2256436.
- ↑ Boleij A, van Gelder MM, Swinkels DW, Tjalsma H (November 2011). “Clinical Importance of Streptococcus gallolyticus infection among colorectal cancer patients: systematic review and meta-analysis”. 《Clinical Infectious Diseases》 53 (9): 870–878. doi:10.1093/cid/cir609. PMID 21960713.
- ↑ Jans C, Meile L, Lacroix C, Stevens MJ (July 2015). “Genomics, evolution, and molecular epidemiology of the Streptococcus bovis/Streptococcus equinus complex (SBSEC)”. 《Infection, Genetics and Evolution》 33: 419–436. doi:10.1016/j.meegid.2014.09.017. PMID 25233845.
- ↑ 가 나 다 Abdulamir AS, Hafidh RR, Abu Bakar F (January 2011). “The association of Streptococcus bovis/gallolyticus with colorectal tumors: the nature and the underlying mechanisms of its etiological role”. 《Journal of Experimental & Clinical Cancer Research》 30 (1): 11. doi:10.1186/1756-9966-30-11. PMC 3032743. PMID 21247505.틀:CC-notice
- ↑ Arthur JC (June 2020). “Microbiota and colorectal cancer: colibactin makes its mark”. 《Nature Reviews. Gastroenterology & Hepatology》 17 (6): 317–318. doi:10.1038/s41575-020-0303-y. PMID 32317778. S2CID 216033220.
- ↑ Jawad N, Direkze N, Leedham SJ (2011). 〈Inflammatory Bowel Disease and Colon Cancer〉. 《Inflammation and Gastrointestinal Cancers》. Recent Results in Cancer Research 185. 99–115쪽. doi:10.1007/978-3-642-03503-6_6. ISBN 978-3-642-03502-9. PMID 21822822.
- ↑ Hu T, Li LF, Shen J, Zhang L, Cho CH (2015). “Chronic inflammation and colorectal cancer: the role of vascular endothelial growth factor”. 《Current Pharmaceutical Design》 21 (21): 2960–2967. doi:10.2174/1381612821666150514104244. PMID 26004415.
- ↑ 가 나 다 라 Triantafillidis JK, Nasioulas G, Kosmidis PA (July 2009). “Colorectal cancer and inflammatory bowel disease: epidemiology, risk factors, mechanisms of carcinogenesis and prevention strategies”. 《Anticancer Research》 29 (7): 2727–2737. PMID 19596953.
- ↑ 가 나 Bye WA, Nguyen TM, Parker CE, Jairath V, East JE (September 2017). “Strategies for detecting colon cancer in patients with inflammatory bowel disease”. 《The Cochrane Database of Systematic Reviews》 2017 (9): CD000279. doi:10.1002/14651858.cd000279.pub4. PMC 6483622. PMID 28922695.
- ↑ Juhn E, Khachemoune A (2010). “Gardner syndrome: skin manifestations, differential diagnosis and management”. 《American Journal of Clinical Dermatology》 11 (2): 117–122. doi:10.2165/11311180-000000000-00000. PMID 20141232. S2CID 36836169.
- ↑ Half E, Bercovich D, Rozen P (October 2009). “Familial adenomatous polyposis”. 《Orphanet Journal of Rare Diseases》 4: 22. doi:10.1186/1750-1172-4-22. PMC 2772987. PMID 19822006.
- ↑ Möslein G, Pistorius S, Saeger HD, Schackert HK (March 2003). “Preventive surgery for colon cancer in familial adenomatous polyposis and hereditary nonpolyposis colorectal cancer syndrome”. 《Langenbeck's Archives of Surgery》 388 (1): 9–16. doi:10.1007/s00423-003-0364-8. PMID 12690475. S2CID 21385340.
- ↑ Mankaney G, Rouphael C, Burke CA (April 2020). “Serrated Polyposis Syndrome”. 《Clinical Gastroenterology and Hepatology》 18 (4): 777–779. doi:10.1016/j.cgh.2019.09.006. PMID 31520728.
- ↑ Fan C, Younis A, Bookhout CE, Crockett SD (March 2018). “Management of Serrated Polyps of the Colon”. 《Current Treatment Options in Gastroenterology》 16 (1): 182–202. doi:10.1007/s11938-018-0176-0. PMC 6284520. PMID 29445907.
- ↑ Bourdais R, Rousseau B, Pujals A, Boussion H, Joly C, Guillemin A, 외. (May 2017). “Polymerase proofreading domain mutations: New opportunities for immunotherapy in hypermutated colorectal cancer beyond MMR deficiency”. 《Critical Reviews in Oncology/Hematology》 113: 242–248. doi:10.1016/j.critrevonc.2017.03.027. PMID 28427513.
- ↑ Stein U, Walther W, Arlt F, Schwabe H, Smith J, Fichtner I, 외. (January 2009). “MACC1, a newly identified key regulator of HGF-MET signaling, predicts colon cancer metastasis”. 《Nature Medicine》 15 (1): 59–67. doi:10.1038/nm.1889. PMID 19098908. S2CID 8854895.
- ↑ Stein U (2013) MACC1 – a novel target for solid cancers. Expert Opin Ther Targets
- ↑ Schuebel KE, Chen W, Cope L, Glöckner SC, Suzuki H, Yi JM, 외. (September 2007). “Comparing the DNA hypermethylome with gene mutations in human colorectal cancer”. 《PLOS Genetics》 3 (9): 1709–1723. doi:10.1371/journal.pgen.0030157. PMC 1988850. PMID 17892325.
- ↑ “What is the relationship between Ashkenazi Jews and colorectal cancer?”. 《WebMD》 (영어). 2019년 10월 17일에 확인함.
외부 링크
- (영어) 대장암 - Curlie
