식도폐쇄증
 | |
|---|---|
| 다른 이름 | 식도폐쇄 |
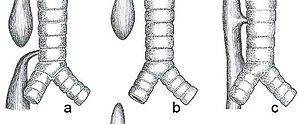 | |
| 식도폐쇄증의 흔한 유형들을 나타낸 그림 a) 먼쪽의 기관식도샛길을 동반하는 식도폐쇄증 (86%), Gross C형. b) 기관식도샛길 없이 식도폐쇄증만 발생한 경우 (7%), Gross A형. c) H 모양의 기관식도샛길 (4%), Gross E형.[1] | |
| 진료과 | 소아과 |
식도폐쇄증(食道閉鎖症, esophageal atresia)은 식도에 발생하는 선천성 기형의 일종이다. 식도폐쇄증이 발생하면 식도는 정상적으로 위로 연결되지 못하고, 내강이 완성되지 못한 채 막히게 된다. 식도폐쇄증은 식도의 비정상적인 발생으로 인해 생길 수 있는 다양한 종류의 해부학적 기형을 포함한다. 특징으로는 식도가 선천적으로 폐쇄되며 식도의 벽이 연속되지 못하고 끊긴다는 점이 있다.[2] 가장 흔한 식도폐쇄증의 양상은 식도 상부가 끊기고, 식도의 하부는 기관으로 연결되어 기관식도샛길을 동반하는 경우이다. 발생 빈도는 살아서 출생한 아이 3,000명당 1명 꼴로 알려져 있다.[1]
증상 및 징후[편집]

식도폐쇄증은 태아 발생 4주에, 기관과 식도가 서로 분리되기 시작할 때 발생한다.[3] 출생 직후에 침을 삼키지 못하여 흘리며, 액체도 제대로 넘기지 못하는 모습을 보인다.[4]
합병증[편집]
우유와 같은 음식을 먹으려 하는 경우, 먹은 우유 등이 폐쇄된 식도에 고이면서 기관과 폐로 역류하고 흡인성 폐렴을 일으킬 수 있다. 또한 하부 식도와 기관 사이에 난 샛길(누공)을 통해 위액이 폐로 흘러가 폐에 손상을 일으킬 수 있다. 이러한 흡인의 위험으로 인해 식도폐쇄증은 출생 직후 최대한 빨리 치료하여야 한다.[6] 흡인성 폐렴이 있는 경우 질식, 기침, 청색증 등의 증상이 나타날 수 있다.[4]
관련 기형[편집]
다른 선천성 기형, 특히 심장의 기형이 함께 나타날 수 있다. 그 외에도 항문, 척주, 콩팥의 기형이 나타나기도 한다. 척주(Vertebral column), 항문(Anorectal), 심장(Cardiac), 기관(Tracheal), 식도(Esophageal), 콩팥(Renal), 팔다리(Limbs)에 자주 발병하기 때문에 VACTERL 증후군이라고 한다. 한편 임신 후기(마지막 3분기)의 양수과다증과도 관련되어 있다.[7]
진단[편집]
발생 26주 이후의 태아를 초음파 촬영 시에 식도폐쇄증이 보일 수 있다. 산전 초음파에서 양수과다증이 있으면서 위가 없거나 크기가 작은 경우 식도폐쇄증의 잠재적인 증상으로 생각되기도 하였다. 그러나 이 소견의 양성 예측치는 낮다. 목 위쪽에 생긴 주머니 소견은 식도폐쇄증의 산전 진단에 도움이 되는 또 다른 소견이다. 한편 출생 직후 식도폐쇄증이 있는 아이는 침을 삼킬 수 없다는 것을 이용하여 진단할 수도 있다.[8]
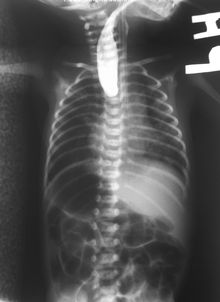
단순 X선 영상에서는 영양관이 식도를 통과하지 못하고, 상부 식도에 꼬인 채로 남아 있게 되는 모습을 발견할 수 있다.[9]
분류[편집]
식도폐쇄증은 다양한 양상으로 나타날 수 있는데, 기관과 식도 사이가 비정상적으로 연결되는 기관식도샛길을 종종 1개 이상 동반한다.
| 그로스(Gross)[10] | 보그트(Vogt)[11] | 라드(Ladd)[12] | 이름 | 설명 | 빈도[1] |
|---|---|---|---|---|---|
| - | 1형 | - | 식도의 무발생 | 식도가 아예 존재하지 않는 아주 드문 기형. 그로스나 라드의 분류법에는 포함되지 않는다. | N/A |
| A형 | 2형 | I | "Long Gap", "Pure", "Isolated" 식도폐쇄증 (식도폐쇄증만 발생한 경우) | 샛길이 없으며, 식도 상부와 하부가 끊긴 채 둘 사이에 빈 구간이 존재한다. | 7% |
| B형 | 3A형 | II | 몸쪽기관식도샛길(proximal TEF)을 동반한 식도폐쇄증 | 식도 상부가 기관으로 비정상적으로 연결되어 있다. 하부 식도는 끊겨 있다. | 2-3% |
| C형 | 3B형 | III, IV | 먼쪽기관식도샛길(distal TEF)을 동반한 식도폐쇄증 | 식도 하부가 기관으로 비정상적으로 연결되어 있다. 상부 식도는 끊겨 있다. | 86% |
| D형 | 3C형 | V | 몸쪽과 먼쪽에 모두 기관식도샛길이 존재하는 식도폐쇄증 | 상부 식도와 하부 식도가 모두 기관과 비정상적으로 연결되어 있다. 연결되는 지점은 서로 다르다. | <1% |
| E형 | 4형 | - | 식도폐쇄증 없이 기관식도샛길만 존재하는 경우. H 모양. | 식도는 온전한 상태이며 정상적인 기능을 수행할 수 있다. 그러나 식도와 기관 사이에 비정상적인 연결부가 존재한다. 라드 분류에는 포함되지 않는다. | 4% |
치료[편집]


치료는 그 중증도에 따라서 달라진다. 즉시 시행할 수 있으며 대부분의 경우에서 가장 효과적인 치료법은 수술이다. 수술을 통해 기관식도샛길을 막고 식도의 양 끝을 연결해 준다. 이는 환자의 오른쪽 가슴에서 갈비뼈 사이에 절개창을 내서 시행하는 게 일반적이지만, 흉강경을 이용하여 작은 절개창들만 내고 시행하는 최소 침습 수술도 이루어지고 있다.[13]
비교적 드문 경우지만, 식도 상부와 하부 간에 간격이 너무 넓어서 둘 사이를 연결하기가 어려울 수 있다. 이런 경우 전통적으로는 위를 위쪽으로 올려 위창냄술을 실시하거나, 빈창자나 잘록창자를 이용하기도 한다.[14] 여러 전문 센터에서는 위를 이용하는 방식을 선호한다.[15] 위창냄술을 시행하면 배벽을 통해 위로 경관영양을 할 수 있게 된다. 종종 목을 통하여 식도창냄술을 시행하기도 하는데, 이는 삼켜서 식도의 막힌 부분에 고인 침을 목에 낸 구멍을 통해 내보내기 위해서이다. 수 개월 또는 수 년 뒤에는 가슴으로 올라온 창자의 일부를 식도 상부와 하부 사이에 삽입하여 식도를 복구하기도 한다.[16]
식도 상부와 하부 사이가 긴 경우를 치료하기 위해 자석 압박법(magnetic compression method)을 시행하기도 한다. 자석 압박법에서는 창자나 다른 신체 부위를 이용하여 식도의 빈 공간을 대체하지 않는다. 전자기력을 이용하여 식도의 상부와 하부를 끌어 모은다는 시도는 1970년대 처음 이루어졌다. 2000년대 들어 마리오 사리트스키(Mario Zaritzky)의 팀은 수술법을 더 보완하고 발달시켰다.[17]
새로운 자석 압박법은 영구자석과 풍선을 이용한다. 먼저 아기의 입이나 코를 통해 자석을 식도 상부로 투입하고, 위창냄술을 통해 들어가 있는 영양관을 통해 식도 하부에도 자석을 투여한다. 아기에게 영양을 공급하기 위해 영양관은 어차피 삽입해야 하는 관이므로, 추가적인 수술이 필요하지는 않다. 자석 간의 거리는 식도 상부의 풍선에 의해 조절된다. 풍선은 식도 상부의 끝부분과 자석 사이에 위치한다. 또한 풍선은 자석 간의 힘이 너무 강해져 손상을 주지 않도록 힘을 조절하는 역할도 한다. 식도 양 끝이 충분히 늘어나 서로 닿을 정도가 되면 식도 상부에 풍선과 들어가 있던 자석은 풍선이 없는 자석으로 교체되고, 더 강해진 자기력으로 인해 식도 양 끝이 문합된다.[18][19][20][21] 2015년 4월 미국에서 자석을 이용하여 식도폐쇄증을 교정한 첫 사례가 나왔다.[18][22]
각주[편집]
- ↑ 가 나 다 Spitz L (May 2007). “Oesophageal atresia”. 《Orphanet Journal of Rare Diseases》 2: 24. doi:10.1186/1750-1172-2-24. PMC 1884133. PMID 17498283.
- ↑ Edwards, Nicole A.; Shacham-Silverberg, Vered; Weitz, Leelah; Kingma, Paul S.; Shen, Yufeng; Wells, James M.; Chung, Wendy K.; Zorn, Aaron M. (2021). “Developmental basis of trachea-esophageal birth defects”. 《Developmental Biology》 477: 85–97. doi:10.1016/j.ydbio.2021.05.015. ISSN 0012-1606. PMC 8277759. PMID 34023332.
- ↑ CDC (2019년 12월 4일). “Facts about Esophageal Atresia | CDC”. 《Centers for Disease Control and Prevention》 (미국 영어). 2022년 10월 18일에 확인함.
- ↑ 가 나 “[신생아과] 식도폐쇄증”. 《서울아산병원》. 2023년 3월 13일에 확인함.
- ↑ Clark DC (February 1999). “Esophageal atresia and tracheoesophageal fistula”. 《American Family Physician》 59 (4): 910–6, 919–20. PMID 10068713. 2011년 6월 6일에 원본 문서에서 보존된 문서. 2023년 3월 13일에 확인함.
- ↑ “default - Stanford Medicine Children's Health”. 《www.stanfordchildrens.org》. 2022년 10월 18일에 확인함.
- ↑ Yang, Lin; Li, Shu; Zhong, Lin; Qiu, Li; Xie, Liang; Chen, Lina (2019년 10월 18일). “VACTERL association complicated with multiple airway abnormalities”. 《Medicine》 98 (42): e17413. doi:10.1097/MD.0000000000017413. ISSN 0025-7974. PMC 6824793. PMID 31626096.
- ↑ Garg, Mukesh Kumar (2009). “Case report: Upper neck pouch sign in the antenatal diagnosis of esophageal atresia”. 《The Indian Journal of Radiology and Imaging》 19 (3): 252–254. doi:10.4103/0971-3026.54875. ISSN 0971-3026. PMC 2766887. PMID 19881098.
- ↑ Higano NS, Bates AJ, Tkach JA, Fleck RJ, Lim FY, Woods JC, Kingma PS (February 2018). “Pre- and post-operative visualization of neonatal esophageal atresia/tracheoesophageal fistula via magnetic resonance imaging”. 《Journal of Pediatric Surgery Case Reports》 29: 5–8. doi:10.1016/j.epsc.2017.10.001. PMC 5794017. PMID 29399473.
- ↑ Gross RE (1953). 《The Surgery of Infancy and Childhood.》. Philadelphia: WB Saunders.
- ↑ Vogt EC (November 1929). “Congenital esophageal atresia”. 《American Journal of Roentgenology》 22: 463–465.
- ↑ Ladd WE (1944). “The surgical treatment of esophageal atresia and tracheoesophageal fistulas”. 《The New England Journal of Medicine》 230 (21): 625–637. doi:10.1056/nejm194405252302101.
- ↑ Ke, Mingyao; Wu, Xuemei; Zeng, Junli (2015). “The treatment strategy for tracheoesophageal fistula”. 《Journal of Thoracic Disease》 7 (Suppl 4): S389–S397. doi:10.3978/j.issn.2072-1439.2015.12.11. ISSN 2072-1439. PMC 4700364. PMID 26807286.
- ↑ “Esophageal Atresia Treatment Program”. Children's Hospital Boston. 2011년 6월 4일에 원본 문서에서 보존된 문서. 2012년 6월 1일에 확인함.
- ↑ Hirschl RB, Yardeni D, Oldham K, Sherman N, Siplovich L, Gross E, 외. (October 2002). “Gastric transposition for esophageal replacement in children: experience with 41 consecutive cases with special emphasis on esophageal atresia”. 《Annals of Surgery》 236 (4): 531–9; discussion 539–41. doi:10.1097/00000658-200210000-00016. PMC 1422608. PMID 12368682.
- ↑ Kaman, Lileswar; Iqbal, Javid; Kundil, Byju; Kochhar, Rakesh (2010). “Management of Esophageal Perforation in Adults”. 《Gastroenterology Research》 3 (6): 235–244. doi:10.4021/gr263w. ISSN 1918-2805. PMC 5139851. PMID 27942303.
- ↑ “| Department of Radiology | The University of Chicago”. 《radiology.uchicago.edu》 (영어). 2022년 10월 18일에 원본 문서에서 보존된 문서. 2022년 10월 18일에 확인함.
- ↑ 가 나 Mims, Bryan (2015년 4월 10일). “Pioneering WakeMed procedure corrects infant's rare disorder”. 《WRAL.com》. Raleigh-Durham: Capitol Broadcasting.
- ↑ “Dr Zaritzky Pioneers Non-surgical Option for Babies with Esophageal Atresia”. 《Department of Radiology》. University of Chicago. 2015년 4월 13일. 2015년 4월 14일에 원본 문서에서 보존된 문서.
- ↑ Oehlerking A, Meredith JD, Smith IC, Nadeau PM, Gomez T, Trimble ZA, Mooney DP, Trumper DL (June 2011). “A hydraulically controlled nonoperative magnetic treatment for long gap esophageal atresia.” (PDF). 《Journal of Medical Devices》 5 (2): 027511. doi:10.1115/1.3589828. 2015년 4월 2일에 원본 문서 (PDF)에서 보존된 문서.
- ↑ Lovvorn III HN, Baron CM, Danko ME, Novotny NM, Bucher BT, Johnston KK, Zaritzky MF (2014). “Staged repair of esophageal atresia: Pouch approximation and catheter-based magnetic anastomosis”. 《Journal of Pediatric Surgery Case Reports》 2 (4): 170–175. doi:10.1016/j.epsc.2014.03.004.
- ↑ “New, non-invasive procedure for infant at WakeMed is first of its kind in U.S.”. 《WTVD-TV》. Raleigh-Durham. 2015년 4월 10일.
외부 링크[편집]
 위키미디어 공용에 식도폐쇄증 관련 미디어 분류가 있습니다.
위키미디어 공용에 식도폐쇄증 관련 미디어 분류가 있습니다.- GenReview/NIH/UW entry on Esophageal Atresia/Tracheoesophageal Fistula Overview
