설사
 | |
|---|---|
| 다른 이름 | Diarrhea, Diarrhoea |
 | |
| 로타바이러스의 전자현미경 사진이다. 5살 미만 어린이의 설사로 인한 입원의 40%가 이 바이러스에 기인한다.[1] | |
| 진료과 | 감염병, 위장병학 |
| 증상 | 느슨한 대변빈삭(Loose frequent bowel movements), 탈수[2] |
| 병인 | 일반적으로 감염 (바이러스성, 병균성, 기생충성)[2] |
| 위험 인자 | 오염된 음식 또는 물[2] |
| 예방 | 손 씻기, 로타바이러스 백신 접종, 모유 수유[2] |
| 치료 | 구강재수화용액(ORS), 아연 보충[2] |
| 빈도 | ≈ 2,400,000,000 (2015)[3] |
| 사망 | 1,300,000 (2015)[4] |
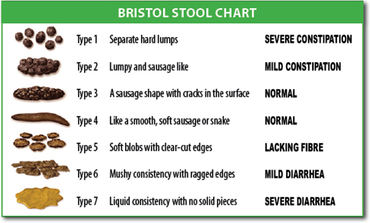
설사(泄瀉, 영어: Diarrhea)는 액체가 섞인 배변이나 잦은 배변을 일컫는다. 세계보건기구는 설사를 하루에 3회 이상의 배변 또는 평소보다 잦은 배변으로 정의한다.[5] 설사를 하는 경우 변의를 느끼고 배변을 참으려 해도 짧은 시간 안에 배변을 하게 된다. 위장염으로 인한 급성 설사는 개발도상국에서 주된 사망 원인이고 세계적으로 유아 사망의 주된 원인이다.
원인
[편집]위생
[편집]노상배변은 전염성 설사로 인한 죽음으로 이어질 수 있다.[6]
빈곤은 전염성 설사의 좋은 지표이다. 이러한 연관성은 빈곤 그 자체에서 비롯되지는 않지만, 빈곤한 사람들이 사는 환경에서 비롯된다.
물
[편집]전염성 설사의 가장 흔한 원인 가운데 하나는 깨끗한 물의 부족이다. 종종 부적절한 배설물 처리는 지하수의 오염을 불러일으킨다. 많은 사람들에게 전염이 확산될 수 있는데, 특히 물 정화가 없는 곳에서 그러하다. 인간의 배설물은 잠재적으로 해로운 인간 병원균이 다양하게 함유되어 있다.[7]
영양
[편집]적절한 영양 보충은 전염성 설사의 예방을 포함하여 건강과 기능에 중요하다. 특히 온전한 면역 체계가 없는 어린이들에게 중요하다. 개발도상국의 어린이들에게 흔히 볼 수 있는 질병인 아연 결핍은 그 정도가 약하더라도 인간 면역계의 발전과 적절한 기능에 상당한 영향을 미칠 수 있다.[8][9] 실제로 아연 결핍과 감소된 면역 기능 간의 이러한 관계는 전염성 설사의 심각도를 증가시키는 것과 관련된다. 아연 수준이 낮은 어린이들은 설사, 심한 설사, 열을 동반한 설사의 사례가 많다.[10]
식습관
[편집]위에 음식이 많이 찬 채로 자면 잠에서 깬 수 시간 안에 설사를 할 수 있다. 이런 경우 공복이나 공복에 가까운 채로 자면 설사를 피할 수 있다. 매운 음식을 먹으면 수 시간 안에 설사를 할 수 있다. 이런 경우 대장의 문제가 아니라 위 또는 위와 가까운 소화기가 자극을 받아 대장으로 하여금 빠른 배출을 하게 하는 것이다. 이러한 기능성 장애의 경우 통증을 수반하지 않거나 배변 뒤 통증이 바로 사라진다.
같이 보기
[편집]각주
[편집]- ↑ “whqlibdoc.who.int” (PDF). 《World Health Organization》. 2010년 11월 8일에 원본 문서 (PDF)에서 보존된 문서.
- ↑ 가 나 다 라 마 “Diarrhoeal disease Fact sheet N°330”. 《World Health Organization》. April 2013. 2014년 7월 17일에 원본 문서에서 보존된 문서. 2014년 7월 9일에 확인함.
- ↑ GBD 2015 Disease and Injury Incidence and Prevalence Collaborators (October 2016). “Global, regional, and national incidence, prevalence, and years lived with disability for 310 diseases and injuries, 1990–2015: a systematic analysis for the Global Burden of Disease Study 2015”. 《Lancet》 388 (10053): 1545–1602. doi:10.1016/S0140-6736(16)31678-6. PMC 5055577. PMID 27733282.
- ↑ GBD 2015 Mortality and Causes of Death Collaborators (October 2016). “Global, regional, and national life expectancy, all-cause mortality, and cause-specific mortality for 249 causes of death, 1980–2015: a systematic analysis for the Global Burden of Disease Study 2015”. 《Lancet》 388 (10053): 1459–1544. doi:10.1016/s0140-6736(16)31012-1. PMC 5388903. PMID 27733281.
- ↑ “Diarrhoea”. 《World Health Organization》 (영어).
- ↑ “WHO | Diarrhoeal disease” (영어). Who.int. 2014년 3월 10일에 확인함.
- ↑ Brown J, Cairncross S, Ensink JH (2013년 8월). “Water, sanitation, hygiene and enteric infections in children”. 《Archives of Disease in Childhood》 98 (8): 629–34. doi:10.1136/archdischild-2011-301528. PMC 3717778. PMID 23761692.
- ↑ Black RE, Sazawal S (2001년 5월). “Zinc and childhood infectious disease morbidity and mortality”. 《The British journal of nutrition》. 85 Suppl 2: S125–9. doi:10.1079/bjn2000304. PMID 11509100.
- ↑ Shankar AH, Prasad AS (1998년 8월). “Zinc and immune function: the biological basis of altered resistance to infection”. 《The American Journal of Clinical Nutrition》 68 (2 Suppl): 447S–463S. PMID 9701160.
- ↑ Bahl R, Bhandari N, Hambidge KM, Bhan MK (1998년 8월). “Plasma zinc as a predictor of diarrheal and respiratory morbidity in children in an urban slum setting”. 《The American Journal of Clinical Nutrition》 68 (2 Suppl): 414S–417S. PMID 9701154.
외부 링크
[편집]| 이 글은 의학에 관한 토막글입니다. 여러분의 지식으로 알차게 문서를 완성해 갑시다. |
