자궁내막암
 | |
|---|---|
 | |
| 자궁내막암의 위치와 발달. | |
| 진료과 | 종양학 |
자궁내막암(子宮內膜癌, endometrial cancer)은 자궁내막(자궁의 안쪽면)에서 발생하는 암이다.[1] 신체의 다른 부분으로 전이되거나 침습할 수 있는 가능성을 가진 세포들의 비정상 성장의 결과이다.[2] 첫 증상은 대부분 생리기간과 관련되지 않은 질 출혈이다.[1] 다른 증상으로는 배뇨시에 느끼는 통증, 성교 중 통증 또는 골반 통증등이 있다.[1] 자궁내막암은 대부분 폐경 후에 발생한다.[3]
40%정도의 사례가 비만과 관련이 있다.[4] 또한 자궁내막암은 과도한 에스트로겐 노출, 고혈압, 당뇨와 관련이 있다.[1] 에스트로겐을 단일로 복용하는 것은 자궁내막암의 위험을 증가시키지만, 경구피임약과 같이 프로게스틴과 에스트로겐의 복합제제를 복용하는 것은 위험을 감소시킨다.[1][4] 2~5 퍼센트의 경우에서 부모님께 물려받은 유전자와 관련이 있다.[4] 자궁내막암은 때때로 “자궁암”으로 언급되지만, 자궁경부암, 자궁 육종, 임신성 융모성 질환과는 구분되는 질환이다.[5] 자궁내막암의 가장 흔한 타입은 자궁내막양 암종 (endometrioid carcinoma)이고 80%를 차지한다.[4] 자궁내막암은 주로 자궁내막 생검이나 자궁 경부 개대 및 소파술을 통해 얻은 샘플로 진단된다.[1] 자궁경부질세포진검사 (pap smear)는 자궁내막암을 확인하기에 일반적으로 충분하지 않다.[6] 일반적인 위험을 가진 사람들에게 정기적인 선별검사는 필요하지 않다.[7]
자궁내막암의 주요 치료 방법은 복부를 통한 자궁절제술 (수술을 통해 전체 자궁을 제거하는 것)이다. 양측 난관 난소 절제술이라 불리는 수술 (양쪽의 나팔관, 난소를 절제하는 수술)을 함께 하는 것이 일반적이다.[6] 더 진행된 경우에는 방사선치료, 항암화학치료, 호르몬치료를 하는 것이 권장된다.[6] 만일 이른시기에 진단이 되었다면, 예후는 양호하고[6] 미국의 전반적인 5년 생존률은 80% 이상이다.[8]
2012년에는 32만명의 여성에서 새로운 자궁내막암이 발생했고, 76,000명이 사망했다.[4] 이로 인해 여성에서만 발병하는 암 중에서는 난소암과 자궁경부암을 이어 세번째로 흔한 사망원인이 됐다.[4] 선진국에서 더 흔히 발생하며[4] 선진국에서 여성 생식기계 암의 가장 흔한 원인이다.[6] 1980년대와 2010년 사이에 여러 나라에서 자궁내막암 발병률이 증가한것으로 여겨진다.[4] 이는 노인인구가 증가하고 비만률이 증가하기 때문으로 여겨진다.[9]
증상
[편집]자궁내막암의 90%에서 폐경이후 질출혈이나 점상출혈이 나타난다.[10][11][12] 출혈은 특히 샘암종에서 흔하며, 전체 발생의 2/3을 차지한다.[10][13] 폐경 전 비정상적인 월경주기 또는 매우 길거나, 양이 많거나, 자주 발생하는 출혈 역시 자궁내막암의 징후일 수 있다.[13]
출혈외의 증상은 흔하지 않다. 가임기 여성에서의 흰색 혹은 투명한 질 분비물 또한 자궁내막암의 징후일 수 있다. 더 진행된 질병일 경우 신체진찰을 통해 발견할 수 있는 더 명백한 증상이나 징후를 보일 수 있다. . 자궁이 커지거나 암이 복강내로 퍼지면서 하복부 통증이나 골반 경련이 유발될 수 있다.[13] 성교 중 통증이 느껴지거나, 배뇨통, 배뇨이상은 자궁내막암의 흔하지 않은 징후이다.[14] 자궁은 고름으로 가득 찰 수 도 있다. (자궁축농증).[15] 이런 흔하지 않은 증상을 가지는 여성 (질분비물, 골반통증, 고름) 중 10~15% 정도가 암을 가지고 있다.[16]
위험 요인
[편집]자궁내막암의 위험요인으로는 비만, 인슐린 저항성 , 당뇨병, 유방암, 타목시펜 복용, 미분만부, 늦은 폐경, 고농도 에스트로겐, 그리고 나이의 증가가 있다.[17][18] 서로 다른 암 발생률을 가진 나라를 이주한 인구의 암 위험도 변화를 조사하는 이민 연구 (이주 연구)를 통해 자궁내막암에 있어서 몇몇의 환경 요인이 작용한다는 것을 알 수 있다.[19] 이런 환경적 위험 요인은 정확히 정의되지 않았다.[20] 비만은 자궁내막암 중 특히 자궁내막양 아형의 이른 진단과 관련되어 있다는 것이 밝혀졌다.[21]
호르몬
[편집]자궁내막암의 대부분의 위험요인은 높은 농도의 에스트로겐과 관련이 있다. 약 40%의 사례에서 자궁내막암이 비만과 연관되어 있다고 생각된다.[22] 비만일 경우, 지방 세포의 과잉이 안드로스테네디온 (androstenedione)을 에스트론(estrone) (즉,에스트로겐) 으로 변환시키는 것을 촉진한다. 혈중 높은 농도의 에스트론은 배란적게하거나 무배란을 일으킨다. 그리고 자궁내막을 높은 농도의 에스트로겐에 지속적으로 노출시킨다.[23][24] 비만은 또한 혈액에서 에스트로겐이 제거되는 것을 억제시킨다.[24] 불규칙한 배란이나 무배란이 나타나는 다낭성 난소 증후군 (PCOS) 은 비만과 같은 이유로 자궁내막암의 높은 발생률과 관련이 있다.[19] 특히 비만, 2형 당뇨병, 인슐린 저항성은 1형 자궁내막암의 위험요인이다.[25] 비만은 자궁내막암 위험을 300~400% 증가시킨다.[26]
폐경이 된 이후 에스트로겐 대체 요법을 하는 경우 프로게스틴과 에스트로겐의 균형이 맞지 않는 경우 또는 무저항 에스트로겐 (비길항 에스트로겐) 처방을 하는 경우는 또다른 위험 요인이 된다. 더 높은 용량 또는 더 긴 기간의 에스트로겐 치료는 더 높은 자궁내막암 위험도를 가진다.[24] 저체중의 여성은 무저항 에스트로겐의 가능성이 높다.[22] 긴 기간의 생식기간 - 조기에 첫 월경이 시작되거나 늦게 폐경이 온 경우 - 또한 위험요인이 된다.[27] 무저항 에스트로겐은 자궁내막암의 개인적인 위험도를 몸무게와 치료의 기간에 따라 2~10배 증가시킨다.[22] 자궁 절제술을 받지 않고 테스토스테론을 투여받는 트랜스젠더 남성 에서, 안드로테네디온에 의한 테스토스테론의 에스트로겐으로의 전환은 높은 자궁내막암 위험으로 이끌 수 있다.[28] 여성에게서 더 높은 혈중 테스토스테론 농도 또한 독립적인 자궁내막암 위험 요인으로 확인되었다.[29]
유전적 요인
[편집]
유전 질환 또한 자궁내막암을 유발할 수 있다. 전체적으로, 유전적 원인은 자궁내막암 사례의 2~10% 정도를 차지한다.[30][31] 주로 대장암을 일으키는 우성 유전 되는 유전 질환인 린치 증후군 또한 주로 폐경 전 자궁내막암을 일으킨다. 린치증후군을 가진 여성은 40~60% 정도가 자궁내막암으로 진행되며, 난소암이나 대장암으로 진행할 위험보다 더 높은 확률로 진행된다.[32] 20% 정도의 사람들에게서 난소암과 자궁내막암이 동시에 발생한다. 자궁내막암은 거의 언제나 대장암 발생의 평균적으로 11년 전에 발생한다.[33] 린치 증후군에서의 암 발생은 MLH1 또는 MLH2 유전자의 돌연변이에서 비롯된다. MLH1 또는 MLH2: DNA 불일치 복구에 관여하는 유전자로, 세포 복제과정에서 상보적으로 결합하는 DNA strand간에 염기의 짝이 안 맞는 것을 인식하고 고치는것을 유도한다.[32] 린치 증후군에서 돌연변이가 일어나는 또 다른 유전자로는 마찬가지로 DNA 불일치 복구에 관여하는 MSH2, MSH6, 그리고 PMS2가 있다. 린치 증후군을 가진 여성은 자궁내막암 전체 사례 중 2~3%를 차지한다; 일부에서는 5%로 보는 곳도 있다.[33][34] 유전자 돌연변이에 따라, 린치 증후군을 가진 여성은 다른 자궁내막암 위험도를 가진다. MLH1 돌연변이를 가진 경우, 위험도는 54% 이고, MSH2 돌연변이를 가진경우 21%, 그리고 MSH6 돌연변이의 경우에는 16%이다.[35]
자궁내막암 가족력이 있는 여성은 더 높은 위험에 노출되어 있다.[36] 다른 여성암과 가장 일반적으로 관련된 두 유전자인 BRCA1 과 BRCA2는 일반적으로 자궁내막암을 유발하지 않는다.이 유전자들이 자궁내막암과 관련이 있어보이지만, 이것은 사실 유방암과 난소암에서 타목시펜을 사용하는 것이 자궁내막암의 위험요인이기 때문이다.[32] 유전되는 유전자적 조건으로는 카우덴 증후군 이 자궁내막암을 유발할 수 있다. 이 병을 가진 여성은 5~10% 정도로 자궁내막암을 발병할 수 있고, 없는 여성은 2~3%정도의 위험률을 가진다.[30][33]
대규모 게놈 연관 연구에서도 자주 공통적인 유전적 변이가 자궁내막암 위험에 영향을 미친 것으로 밝혀졌다.[37][38] 자궁내막암과 관련된 유전자 영역으로는 16개가 관련이 되었다고 밝혀졌고, 일반적인 변이는 가족성에 비해 최대 7%까지 관련되어있다.[38]
기타 건강 문제
[편집]다른 종류의 암을 치료하기 위한 몇몇 치료법은 자궁내막암의 평생 위험 (기준 2~3%)를 증가시킬 수 있다.[33] 에스트로겐 양성 유방암을 치료하기 위한 타목시펜은 약 0.1%의 사용자에게서 자궁내막암과 관련이 있었고, 특히 고령의 여성에서 그 경향을 보였다. 그러나 타목시펜을 사용함으로서의 생존에 대한 이점이 일반적으로 자궁내막암의 위험을 상쇄한다.[39] 타목시펜 1~2년 요법은 자궁내막암 위험을 거의 두 배로 증가시키고, 5년 요법은 그 위험을 네 배로 증가시킨다.[40] 유사한 약물인 라록시펜은 자궁내막암 위험을 증가시키지 않는다.[41] 난소암 과거력은 자궁내막암의 위험 요인이며,[42] 골반 부위에 방사선 치료를 받은 경험이 있는 경우에도 마찬가지이다. 특히, 난소의 과립막 세포 종양 그리고 난포막종은 자궁내막암과 관련이 있는 암이다.
낮은 면역 기능 또한 자궁내막암과 관련이 있을 수 있다.[43] 고혈압 또한 위험요인이다.[34] 하지만 이는 비만과의 관련성으로 인한 것일 수 있다.[35] 정기적으로, 장기간 앉아있기 또한 자궁내막암의 사망률을 높이는 것과 관련이 있다. 그 위험은 규칙적인 운동을 통해 완전이 사라지지 않지만, 낮추는 효과는 있다.[44]
보호 요인
[편집]흡연과 프로제스틴의 사용은 모두 자궁내막암으로부터 보호하는 효과가 있다. 흡연은 에스트로겐 대사를 변화시키고 체중 감량에 도움이 되며, 폐경을 촉진하여 보호하는 효과를 제공한다. 이러한 보호 효과는 흡연을 중단 한 후에도 오랫동안 지속된다. 프로제스틴은 복합 경구 피임약과 호르몬 자궁내 피임장치 (IUD)에 포함되어 있다.[32][45] 복합 경구 피임약은 복용기간보다 더 오랫동안 자궁내막암 발생 위험을 줄인다. : 4년 후에 56%, 8년 후에는 67%, 12년 후에는 72% 까지 위험을 줄인다. 이러한 위험 감소는 복합 경구 피임약의 복용을 중단한 후 최소 15년간 지속된다.[41] 비만한 여성의 경우 보호 효과를 얻기 위해서 더 높은 용량의 프로제스틴이 필요할 수 있다.[45] 5명이상의 아이를 가진 여성 (대규모 출산) 또한 자궁내막암으로부터 보호하는 요인이다.[43] 적어도 한명의 아이를 가지는 것은 위험도를 35% 줄인다. 18개월 이상 모유 수유를 하는 것은 23% 줄인다. 신체 활동량을 늘리면 개인적인 위험을 38~46%정도 줄일 수 있다. 콩을 섭취하는 것이 보호효과를 제공한다는 증거가 있다.[41] Mendelian randomization 분석을 통해 LDL 콜레스테롤, 늦은 월경 시작 연령 그리고 성호르몬 결합 글로불린과 같은 잠재적인 보호 요인을 확인했다.[46]
병리생리학
[편집]| 돌연변이 대상 유전자 | 돌연변이 유형 | 제I형 유병률 | 제II형 유병률 |
|---|---|---|---|
| ARID1A | 점 돌연변이 | 40% | 알 수 없음 |
| CTNNB1 | 점 돌연변이 | 14–44% | 알 수 없음 |
| FGFR2 | 점 돌연변이 | 16% | 알 수 없음 |
| KRAS | 점 돌연변이 | 10–20% | 알 수 없음 |
| PIK3R1 | 점 돌연변이 | 43% | 알 수 없음 |
| TP53 | 점 돌연변이 | 10–20% | 90% |
| PTEN | 점 돌연변이 | 37–61% | 알 수 없음 |
| MLH1 | 후성적 유전자 침묵 | 30% | 알 수 없음 |
| RASSF1A | 후성적 유전자 침묵 | 48% | 알 수 없음 |
| SPRY2 | 후성적 유전자 침묵 | 20% | 알 수 없음 |
| PPP2R1A | 점 돌연변이 | 알 수 없음 | 17–41% |
| CDH1 | 이형접합성 소실 | 알 수 없음 | 80–90% |
| CDKN2A | 이형접합성 소실 및 후성적 유전자 침묵 |
20% | 40% |
| PIK3CA (암유전자) | 점 돌연변이 또는 중복 | 24–39% | 20–30% |
| PIK3R1 (암유전자) | 점 돌연변이 | 알 수 없음 | 12% |
| STK15 (암유전자) | 중복 | 알 수 없음 | 60% |
| CCNE1 (암유전자) | 중복 | 알 수 없음 | 55% |
| ERBB2 (암유전자) | 중복 | 알 수 없음 | 30% |
| CCND1 (암유전자) | 중복 | 알 수 없음 | 26% |
진단
[편집]자궁내막암의 진단은 건강 진단 및 자궁 조직의 절제(D&C)를 통해 수행된다. 그 뒤 이 조직은 암의 진단을 위해 조직학적으로 검사된다. 암이 발견되면 의학 영상을 수행하여 암이 확산되고 있는지, 조직을 침범했는지를 확인한다.
병기
[편집]자궁내막암은 외과적으로 FIGO 암병기결정 시스템을 사용하여 병기된다. 2009 FIGO 병기 시스템은 다음을 따른다:[49]
| 병기 | 설명 |
|---|---|
| IA | 종양이 자궁 내에서 제한적이고, 자궁내막 침범이 절반 이하이다 |
| IB | 종양이 자궁 내에서 제한적이고, 자궁내막 침범이 절반을 초과한다 |
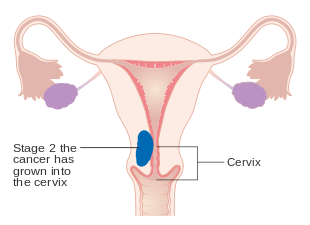
| II | 종양이 자궁과 자궁경부 스트로마를 동반한다 |
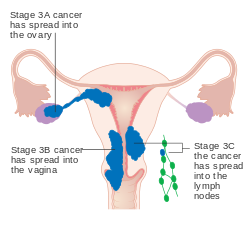
| IIIA | 종양이 장막이나 자궁부속기를 침범한다 |
| IIIB | 질 및 자궁주위조직의 수반 |
| IIIC1 | 골반 림프절의 수반 |
| IIIC2 | 대동맥주위 림프절의 수반. 골반 결절이 있을 수도 있고 없을 수도 있다. |
| IVA | 종양이 방광 점막 및 창자 점막을 침범한다 |
| IVB | 복부 전이 및 서혜림프절을 포함한 먼 거리의 전이 |
-
IA, IB 병기의 자궁내막암
-
II 병기의 자궁내막암
-
III 병기의 자궁내막암
-
IV 병기의 자궁내막암
관리
[편집]수술
[편집]
자궁 내막 암의 주요 치료법은 수술이다. 자궁 내막 암 환자의 90 %는 수술을 받는다.[50] 외과 적 치료는 전형적으로 양측의 자궁 절제술 (난소 난소 절제술)과 난소 및 나팔관을 포함하는 자궁 적출술로 이루어진다. 조직학 등급 II 이상의 종양의 경우 림프절 절제술, 또는 골반 및 대동맥 박리 림프절의 제거가 수행된다.[51] 림프절 절제술은 미국에서 자궁 내막 암의 모든 단계에 대해 일상적으로 수행되지만 영국에서는 림프절이 일반적으로 II기 이상으로 만 제거된다.[52] 림프절 절제술의 주제와 1 단계 질병에서 생존율 이점에 대한 논의가 아직 진행 중이다.[53] 3기 및 4기 암에서 cytoreductive surgery(세포감퇴수술)가 일반적이며,[51] 망막의 생검도 포함될 수 있다.[54] 원격 전이가있는 병기 IV에서 수술은 완화 치료의 일부로 사용할 수 있다.[53] 개복술, 개방 복부 절차는 전통적인 외과 수술이다. 그러나 [복강경 검사법] (열쇠 구멍 수술)은 수술 중 이환율이 낮다. 두 가지 절차는 전반적인 생존율에 차이가 없다.[54] 질을 통한 자궁 절제에 비해 복부를 통한 자궁 절제술이 권장된다. 왜냐하면 복강의 세척액을 얻어서 검사할 기회가 있기 때문이다. 이때 복강 내에서 암의 추가 증거를 발견할 수도 있다. 암 병기는 수술 중 확인한다.[55]
몇몇 수술을 하면 안되는 이유에는 수술 불가능한 종양, 과도한 비만, 그리고 임신을 원하는 경우가 있다.[55] 이러한 금기 사항은 약 5 ~ 10 %의 경우에서 발생한다.[53] 임신을 원하고 저등급 1기 암을 가진 여성은 타목시펜 치료와 병행하여 또는 동시에 프로게스틴으로 치료할 수 있다. 이 치료는 암이 치료에 반응하지 않거나 임신이 끝날 때까지 계속될 수 있다.[56] 자궁 천공이 D & C 나 자궁내막 생검에서 발생할 수 있다.[57] 자궁 내막 암을 제거하기 위한 수술의 부작용으로는 성기능 장애, 일시적인 요실금, 그리고 림프부종과 함께 변비를 포함한 수술의 일반적인 부작용이 있다.[58]
화학요법
[편집]이 문단은 비어 있습니다. 내용을 추가해 주세요. |
방사선요법
[편집]이 문단은 비어 있습니다. 내용을 추가해 주세요. |
호르몬요법
[편집]이 문단은 비어 있습니다. 내용을 추가해 주세요. |
모니터링
[편집]이 문단은 비어 있습니다. 내용을 추가해 주세요. |
예후
[편집]| 병기 | 5년 생존률 |
|---|---|
| I-A | 88% |
| I-B | 75% |
| II | 69% |
| III-A | 58% |
| III-B | 50% |
| III-C | 47% |
| IV-A | 17% |
| IV-B | 15% |
생존률
[편집]적절한 치료를 수행했을 때의 자궁내막염의 5년 생존률은 80%이다.[60] 70% 이상의 대부분의 여성은 FIGO 병기 I의 암에 해당하며 가장 좋은 예후를 보인다. 병기 III, 특히 병기 IV의 암은 더 악화된 예후를 보이지만 이들은 상대적으로 희귀한 편으로, 전체 사례 중 13% 정도에 불과하다.
재발률
[편집]초기 병기의 자궁매악암의 재발률은 일차적 치료를 하였는지, 보조 요법을 하였는지에 따라 3~17%에 이른다.[60] 대부분의 재발률(75~80%)은 골반 밖에서 발생하며 대부분은 치료한지 2~3년이 지나 재발하는데, 2년이 지난 뒤에는 64%, 3년이 지난 뒤에는 87%에 이른다.[61]
역학
[편집]2014년 기준으로, 해마다 전 세계 약 320,000명의 여성이 자궁내막암으로 진단을 받으며 76,000명이 사망하는데, 이는 여성에게 흔히 발생하는 암들 가운데 6번째에 해당한다.[47]
역사와 문화
[편집]자궁내막암은 암이 주기적임에도 불구하고 대중들에게 잘 알려져 있지 않다. 증상에 대한 인지가 낮으며 나중에 진단을 받은 다음 생존 확률이 악화되는 경우가 있다.[62]
각주
[편집]- ↑ 가 나 다 라 마 바 “General Information About Endometrial Cancer”. National Cancer Institute. 2014년 4월 22일. 2014년 9월 3일에 원본 문서에서 보존된 문서. 2014년 9월 3일에 확인함.
- ↑ “Defining Cancer”. National Cancer Institute. 2007년 9월 17일. 2014년 6월 25일에 원본 문서에서 보존된 문서. 2014년 6월 10일에 확인함.
- ↑ Kong A, Johnson N, Kitchener HC, Lawrie TA (April 2012). Kong A, 편집. “Adjuvant radiotherapy for stage I endometrial cancer”. 《The Cochrane Database of Systematic Reviews》 2012 (4): CD003916. doi:10.1002/14651858.CD003916.pub4. PMC 4164955. PMID 22513918.
- ↑ 가 나 다 라 마 바 사 아 International Agency for Research on Cancer (2014). 《World Cancer Report 2014》. World Health Organization. Chapter 5.12. ISBN 978-92-832-0429-9.
- ↑ “What You Need To Know: Endometrial Cancer”. 《NCI》. National Cancer Institute. 2014년 8월 8일에 원본 문서에서 보존된 문서. 2014년 8월 6일에 확인함.
- ↑ 가 나 다 라 마 “Endometrial Cancer Treatment (PDQ®)”. National Cancer Institute. 2014년 4월 23일. 2014년 9월 3일에 원본 문서에서 보존된 문서. 2014년 9월 3일에 확인함.
- ↑ Hoffman BL, Schorge JO, Schaffer JI, Halvorson LM, Bradshaw KD, Cunningham FG, 편집. (2012). 〈Endometrial Cancer〉. 《Williams Gynecology》 2판. McGraw-Hill. 823쪽. ISBN 978-0-07-171672-7. 2014년 1월 4일에 원본 문서에서 보존된 문서.
- ↑ “SEER Stat Fact Sheets: Endometrial Cancer”. National Cancer Institute. 2014년 7월 6일에 원본 문서에서 보존된 문서. 2014년 6월 18일에 확인함.
- ↑ Hoffman BL, Schorge JO, Schaffer JI, Halvorson LM, Bradshaw KD, Cunningham FG, 편집. (2012). 〈Endometrial Cancer〉. 《Williams Gynecology》 2판. McGraw-Hill. 817쪽. ISBN 978-0-07-171672-7. 2014년 1월 4일에 원본 문서에서 보존된 문서.
- ↑ 가 나 Kong A, Johnson N, Kitchener HC, Lawrie TA (April 2012). Kong A, 편집. “Adjuvant radiotherapy for stage I endometrial cancer”. 《The Cochrane Database of Systematic Reviews》 2012 (4): CD003916. doi:10.1002/14651858.CD003916.pub4. PMC 4164955. PMID 22513918.
- ↑ Reynolds RK, Loar PV (2010). 〈Gynecology〉. Doherty GM. 《Current Diagnosis & Treatment: Surgery》 13판. McGraw-Hill. ISBN 978-0-07-163515-8.
- ↑ Clarke MA, Long BJ, Del Mar Morillo A, Arbyn M, Bakkum-Gamez JN, Wentzensen N (September 2018). “Association of Endometrial Cancer Risk With Postmenopausal Bleeding in Women: A Systematic Review and Meta-analysis”. 《JAMA Internal Medicine》 178 (9): 1210–1222. doi:10.1001/jamainternmed.2018.2820. PMC 6142981. PMID 30083701.
- ↑ 가 나 다 Hoffman BL, Schorge JO, Schaffer JI, Halvorson LM, Bradshaw KD, Cunningham FG, 편집. (2012). 〈Endometrial Cancer〉. 《Williams Gynecology》 2판. McGraw-Hill. 823쪽. ISBN 978-0-07-171672-7. 2014년 1월 4일에 원본 문서에서 보존된 문서.
- ↑ “What You Need To Know: Endometrial Cancer”. 《NCI》. National Cancer Institute. 2014년 8월 8일에 원본 문서에서 보존된 문서. 2014년 8월 6일에 확인함.
- ↑ Saso S, Chatterjee J, Georgiou E, Ditri AM, Smith JR, Ghaem-Maghami S (July 2011). “Endometrial cancer”. 《BMJ》 343: d3954. doi:10.1136/bmj.d3954. PMID 21734165. S2CID 206893378.
- ↑ Galaal K, Al Moundhri M, Bryant A, Lopes AD, Lawrie TA (May 2014). “Adjuvant chemotherapy for advanced endometrial cancer”. 《The Cochrane Database of Systematic Reviews》 2014 (5): CD010681. doi:10.1002/14651858.CD010681.pub2. PMC 6457820. PMID 24832785.
- ↑ Saso S, Chatterjee J, Georgiou E, Ditri AM, Smith JR, Ghaem-Maghami S (July 2011). “Endometrial cancer”. 《BMJ》 343: d3954. doi:10.1136/bmj.d3954. PMID 21734165. S2CID 206893378.
- ↑ Galaal K, Al Moundhri M, Bryant A, Lopes AD, Lawrie TA (May 2014). “Adjuvant chemotherapy for advanced endometrial cancer”. 《The Cochrane Database of Systematic Reviews》 2014 (5): CD010681. doi:10.1002/14651858.CD010681.pub2. PMC 6457820. PMID 24832785.
- ↑ 가 나 Hoffman BL, Schorge JO, Schaffer JI, Halvorson LM, Bradshaw KD, Cunningham FG, 편집. (2012). 〈Endometrial Cancer〉. 《Williams Gynecology》 2판. McGraw-Hill. 818쪽. ISBN 978-0-07-171672-7. 2014년 1월 4일에 원본 문서에서 보존된 문서.
- ↑ Ma J, Ledbetter N, Glenn L (September 2013). “Testing women with endometrial cancer for lynch syndrome: should we test all?”. 《Journal of the Advanced Practitioner in Oncology》 4 (5): 322–330. doi:10.6004/jadpro.2013.4.5.4. PMC 4093445. PMID 25032011.
- ↑ Pérez-Martín AR, Castro-Eguiluz D, Cetina-Pérez L, Velasco-Torres Y, Bahena-González A, Montes-Servín E, 외. (July 2022). “Impact of metabolic syndrome on the risk of endometrial cancer and the role of lifestyle in prevention”. 《Bosnian Journal of Basic Medical Sciences》 22 (4): 499–510. doi:10.17305/bjbms.2021.6963. PMC 9392984. PMID 35276057.
- ↑ 가 나 다 International Agency for Research on Cancer (2014). 《World Cancer Report 2014》. World Health Organization. Chapter 5.12. ISBN 978-92-832-0429-9.
- ↑ Hoffman BL, Schorge JO, Schaffer JI, Halvorson LM, Bradshaw KD, Cunningham FG, 편집. (2012). 〈Endometrial Cancer〉. 《Williams Gynecology》 2판. McGraw-Hill. 817쪽. ISBN 978-0-07-171672-7. 2014년 1월 4일에 원본 문서에서 보존된 문서.
- ↑ 가 나 다 Soliman PT, Lu KH (2013). 〈Neoplastic Diseases of the Uterus〉. Lentz GM, Lobo RA, Gershenson DM, Katz VL. 《Comprehensive Gynecology》 6판. Mosby. ISBN 978-0-323-06986-1.
- ↑ Sivalingam VN, Myers J, Nicholas S, Balen AH, Crosbie EJ (2014). “Metformin in reproductive health, pregnancy and gynaecological cancer: established and emerging indications”. 《Human Reproduction Update》 20 (6): 853–868. doi:10.1093/humupd/dmu037. PMID 25013215.
- ↑ Colombo N, Preti E, Landoni F, Carinelli S, Colombo A, Marini C, Sessa C (October 2013). “Endometrial cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up”. 《Annals of Oncology》 24 (Suppl 6): vi33–vi38. doi:10.1093/annonc/mdt353. PMID 24078661.
- ↑ Vale CL, Tierney J, Bull SJ, Symonds PR (August 2012). “Chemotherapy for advanced, recurrent or metastatic endometrial carcinoma”. 《The Cochrane Database of Systematic Reviews》 2012 (8): CD003915. doi:10.1002/14651858.CD003915.pub4. PMC 7104534. PMID 22895938.
- ↑ Committee on Health Care for Underserved Women (December 2011). “Committee Opinion no. 512: health care for transgender individuals”. 《Obstetrics and Gynecology》 118 (6): 1454–1458. doi:10.1097/aog.0b013e31823ed1c1. PMID 22105293. 16 December 2014에 원본 문서에서 보존된 문서.
- ↑ Wang X, Kho PF, Ramachandran D, Bafligil C, Amant F, Goode EL, 외. (May 2023). “Multi-trait genome-wide association study identifies a novel endometrial cancer risk locus that associates with testosterone levels”. 《iScience》 26 (5): 106590. doi:10.1016/j.isci.2023.106590. PMC 10165198
|pmc=값 확인 필요 (도움말). PMID 37168552. - ↑ 가 나 International Agency for Research on Cancer (2014). 《World Cancer Report 2014》. World Health Organization. Chapter 5.12. ISBN 978-92-832-0429-9.
- ↑ Reinbolt RE, Hays JL (October 2013). “The Role of PARP Inhibitors in the Treatment of Gynecologic Malignancies”. 《Frontiers in Oncology》 3: 237. doi:10.3389/fonc.2013.00237. PMC 3787651. PMID 24098868.
- ↑ 가 나 다 라 Hoffman BL, Schorge JO, Schaffer JI, Halvorson LM, Bradshaw KD, Cunningham FG, 편집. (2012). 〈Endometrial Cancer〉. 《Williams Gynecology》 2판. McGraw-Hill. 818쪽. ISBN 978-0-07-171672-7. 2014년 1월 4일에 원본 문서에서 보존된 문서.
- ↑ 가 나 다 라 Ma J, Ledbetter N, Glenn L (September 2013). “Testing women with endometrial cancer for lynch syndrome: should we test all?”. 《Journal of the Advanced Practitioner in Oncology》 4 (5): 322–330. doi:10.6004/jadpro.2013.4.5.4. PMC 4093445. PMID 25032011.
- ↑ 가 나 Colombo N, Preti E, Landoni F, Carinelli S, Colombo A, Marini C, Sessa C (October 2013). “Endometrial cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up”. 《Annals of Oncology》 24 (Suppl 6): vi33–vi38. doi:10.1093/annonc/mdt353. PMID 24078661.
- ↑ 가 나 Burke WM, Orr J, Leitao M, Salom E, Gehrig P, Olawaiye AB, 외. (August 2014). “Endometrial cancer: a review and current management strategies: part I”. 《Gynecologic Oncology》 134 (2): 385–392. doi:10.1016/j.ygyno.2014.05.018. PMID 24905773.
- ↑ “What You Need To Know: Endometrial Cancer”. 《NCI》. National Cancer Institute. 2014년 8월 8일에 원본 문서에서 보존된 문서. 2014년 8월 6일에 확인함.
- ↑ Cheng TH, Thompson DJ, O'Mara TA, Painter JN, Glubb DM, Flach S, 외. (June 2016). “Five endometrial cancer risk loci identified through genome-wide association analysis”. 《Nature Genetics》 (영어) 48 (6): 667–674. doi:10.1038/ng.3562. PMC 4907351. PMID 27135401.
- ↑ 가 나 O'Mara TA, Glubb DM, Amant F, Annibali D, Ashton K, Attia J, 외. (August 2018). “Identification of nine new susceptibility loci for endometrial cancer”. 《Nature Communications》 (영어) 9 (1): 3166. Bibcode:2018NatCo...9.3166O. doi:10.1038/s41467-018-05427-7. PMC 6085317. PMID 30093612.
- ↑ Staley H, McCallum I, Bruce J (October 2012). “Postoperative tamoxifen for ductal carcinoma in situ”. 《The Cochrane Database of Systematic Reviews》 10: CD007847. doi:10.1002/14651858.CD007847.pub2. PMID 23076938.
There is evidence from other reports that tamoxifen increases the risk of endometrial cancer although the data presented in this review describes only 10 events occurring in 1798 participants (0.5%) after seven years of follow-up.
- ↑ Vale CL, Tierney J, Bull SJ, Symonds PR (August 2012). “Chemotherapy for advanced, recurrent or metastatic endometrial carcinoma”. 《The Cochrane Database of Systematic Reviews》 2012 (8): CD003915. doi:10.1002/14651858.CD003915.pub4. PMC 7104534. PMID 22895938.
- ↑ 가 나 다 “Endometrial Cancer Prevention”. 《PDQ》. NIH. 28 February 2014. 5 January 2015에 원본 문서에서 보존된 문서.
- ↑ Coleman RL, Ramirez PT, Gershenson DM (2013). 〈Neoplastic Diseases of the Ovary〉. Lentz GM, Lobo RA, Gershenson DM, Katz VL. 《Comprehensive Gynecology》 6판. Mosby. ISBN 978-0-323-06986-1.
- ↑ 가 나 Saso S, Chatterjee J, Georgiou E, Ditri AM, Smith JR, Ghaem-Maghami S (July 2011). “Endometrial cancer”. 《BMJ》 343: d3954. doi:10.1136/bmj.d3954. PMID 21734165. S2CID 206893378.
- ↑ Biswas A, Oh PI, Faulkner GE, Bajaj RR, Silver MA, Mitchell MS, Alter DA (January 2015). “Sedentary time and its association with risk for disease incidence, mortality, and hospitalization in adults: a systematic review and meta-analysis”. 《Annals of Internal Medicine》 162 (2): 123–132. doi:10.7326/M14-1651. PMID 25599350. S2CID 7256176.
- ↑ 가 나 Hoffman BL, Schorge JO, Schaffer JI, Halvorson LM, Bradshaw KD, Cunningham FG, 편집. (2012). 〈Endometrial Cancer〉. 《Williams Gynecology》 2판. McGraw-Hill. 819쪽. ISBN 978-0-07-171672-7. 2014년 1월 4일에 원본 문서에서 보존된 문서.
- ↑ Wang X, Glubb DM, O'Mara TA (March 2022). “10 Years of GWAS discovery in endometrial cancer: Aetiology, function and translation”. 《EBioMedicine》 77: 103895. doi:10.1016/j.ebiom.2022.103895. PMC 8881374. PMID 35219087.
- ↑ 가 나 International Agency for Research on Cancer (2014). 《World Cancer Report 2014》. World Health Organization. Chapter 5.12. ISBN 978-92-832-0429-9.
- ↑ Suh, DH; Kim, JW; Kang, S; Kim, HJ; Lee, KH (2014). “Major clinical research advances in gynecologic cancer in 2013”. 《Journal of Gynecologic Oncology》 25 (3): 236–248. doi:10.3802/jgo.2014.25.3.236. PMC 4102743. PMID 25045437.
- ↑ “Stage Information for Endometrial Cancer”. National Cancer Institute. 2014년 4월 23일에 확인함.
- ↑ Vale, CL; Tierney, J; Bull, SJ; Symonds, PR (2012년 8월 15일). “Chemotherapy for advanced, recurrent or metastatic endometrial carcinoma.”. 《The Cochrane database of systematic reviews》 8: CD003915. doi:10.1002/14651858.CD003915.pub4. PMID 22895938.
- ↑ 가 나 Galaal, K; Al Moundhri, M; Bryant, A; Lopes, AD; Lawrie, TA (2014년 5월 15일). “Adjuvant chemotherapy for advanced endometrial cancer.”. 《The Cochrane database of systematic reviews》 5: CD010681. doi:10.1002/14651858.CD010681.pub2. PMID 24832785.
- ↑ Saso, S; Chatterjee, J; Georgiou, E; Ditri, AM; Smith, JR; Ghaem-Maghami, S (2011). “Endometrial cancer”. 《BMJ》 343: d3954–d3954. doi:10.1136/bmj.d3954. PMID 21734165.
- ↑ 가 나 다 Colombo, N; Preti, E; Landoni, F; Carinelli, S; Colombo, A; Marini, C; Sessa, C (October 2013). “Endometrial cancer: ESMO Clinical Practice Guidelines for diagnosis, treatment and follow-up”. 《Annals of Oncology》. 24 Suppl 6: vi33–8. doi:10.1093/annonc/mdt353. PMID 24078661.
- ↑ 가 나 Galaal, K; Bryant, A; Fisher, AD; Al-Khaduri, M; Kew, F; Lopes, AD (2012년 9월 12일). “Laparoscopy versus laparotomy for the management of early stage endometrial cancer.”. 《The Cochrane database of systematic reviews》 9: CD006655. doi:10.1002/14651858.CD006655.pub2. PMID 22972096.
- ↑ 가 나 Hoffman, BL; Schorge, JO; Schaffer, JI; Halvorson, LM; Bradshaw, KD; Cunningham, FG, 편집. (2012). 〈Endometrial Cancer〉. 《Williams Gynecology》 2판. McGraw-Hill. 829쪽. ISBN 978-0-07-171672-7. 4 January 2014에 원본 문서에서 보존된 문서.
- ↑ Hoffman, BL; Schorge, JO; Schaffer, JI; Halvorson, LM; Bradshaw, KD; Cunningham, FG, 편집. (2012). 〈Endometrial Cancer〉. 《Williams Gynecology》 2판. McGraw-Hill. 833쪽. ISBN 978-0-07-171672-7. 4 January 2014에 원본 문서에서 보존된 문서.
- ↑ McGee, J; Covens, A (2013). 〈Gestational Trophoblastic Disease〉. Lentz, GM; Lobo, RA; Gershenson, DM; Katz, VL. 《Comprehensive Gynecology》 6판. Mosby. ISBN 978-0-323-06986-1.
- ↑ “What You Need To Know: Endometrial Cancer”. 《NCI》. National Cancer Institute. 2014년 8월 8일에 원본 문서에서 보존된 문서. 6 August 2014에 확인함.
- ↑ “Survival by stage of endometrial cancer”. American Cancer Society. 2014년 3월 2일. 2014년 7월 31일에 원본 문서에서 보존된 문서. 2014년 6월 10일에 확인함.
- ↑ 가 나 Nicolaije, KA; Ezendam, NP; Vos, MC; Boll, D; Pijnenborg, JM; Kruitwagen, RF; Lybeert, ML; van de Poll-Franse, LV (2013). “Follow-up practice in endometrial cancer and the association with patient and hospital characteristics: A study from the population-based PROFILES registry”. 《Gynecologic Oncology》 129 (2): 324–331. doi:10.1016/j.ygyno.2013.02.018. PMID 23435365.
- ↑ Kurra, V; Krajewski, KM; Jagannathan, J; Giardino, A; Berlin, S; Ramaiya, N (2013). “Typical and atypical metastatic sites of recurrent endometrial carcinoma”. 《Cancer Imaging》 13: 113–22. doi:10.1102/1470-7330.2013.0011. PMC 3613792. PMID 23545091.
- ↑ Carlisle, Daloni (2014년 9월 21일). “Womb cancer: the most common diagnosis you've never heard of”. The Guardian. 2014년 9월 29일에 확인함.
외부 링크
[편집]