만성피로증후군
이 문서는 영어 위키백과의 chronic fatigue syndrome 문서를 번역하여 문서의 내용을 확장할 필요가 있습니다. |
 | |
|---|---|
 | |
| 진료과 | 신경과, 류마티스내과 |
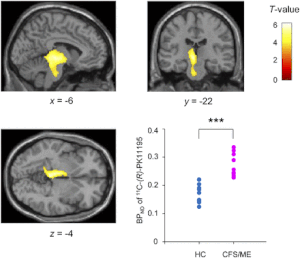
만성 피로 증후군(慢性疲勞症候群, 영어: chronic fatigue syndrome, CFS)은 최소 6개월 이상 다른 증상과 함께 지속되는 피로를 질병으로 명시하여 부르는 통칭이다.[1] 과로로 인한 것이 아니고, 통상 휴식으로 완화되지 않으며, 다른 의학적 상태에 의한 것이 아닌 경우를 말한다.[2] 이 질병은 또한 근육통성 뇌척수염(myalgic encephalomyelitis,ME), 바이러스성 질환 후 피로 증후군(post-viral fatigue syndrome, PVFS) 또는 기타 명칭으로 불리기도 한다. 세계 보건 기구에서 신경계 질병으로 분류하고 있으나,[3] 병 증상이 발전하고 지속될 가능성도 있다.[4]
징조 및 증상[편집]
미국 질병통제예방센터(Centers for Disease Control and Prevention, CDC) 제공 진단 기준은 다음과 같다.[5]
- 발병 전에는 일상적으로 했던 활동들을 수행하는 능력이 크게 저하된다. 활동 저하가 피로와 함께 6개월 이상 지속된다.
- 발병 전에는 문제를 일으키지 않았던 신체적 정신적 활동이 하고 나서는 증상이 악화된다. 병상을 악화시킬 수 있는 활동량의 정도를 예측하기 힘들고, 활동 이후 12~48시간 만에 저하가 나타난다.[6] 재발 혹은 무기력감(crash)이 수 일 혹은 수 주 이상 지속된다. 이는 운동 후 불쾌감(post-exertional malaise, PEM)으로 알려져 있다.
- 수면 문제가 있다. 밤새 잠들고 나서도 피로를 느낄 수 있다. 혹은 깨어 있거나 잠들거나 수면을 취하기 위하여 분투해야 한다.
게다가 다음 증상 중 하나가 나타나야 한다.[5]
- 사고 및 기억 문제 : 인지기능부전(cognitive dysfunction), 뇌안개 혹은 브레인포그(brain fog)
- 똑바로 서 있거나 앉아 있는 상태에서 현기증(lightheadedness), 어지럼증(dizziness), 허약(weakness), 혼절(fainting), 시야 변화 발생 : 기립성 조절장애(orthostatic intolerance)
기타 증상[편집]
ME/CFS 보고서에 나오는 사람들 대부분[5]
- 부기, 붉어짐, 두통은 나타나지 않는 근육통이나 관절통
- 목이나 겨드랑이의 림프절 약화
- 인후염
- 과민성 대장 증후군(irritable bowel syndrome)
- 오한 및 식은땀
- 음식, 냄새, 화학약품, 빛, 소음에 대한 알레르기나 예민함
- 숨가쁨
- 부정맥(irregular heartbeat)
CDC는 만성피로증후군 증상과 비슷한 다음 증상들을 가진 사람들은 치료 가능한 병증을 밝혀내기 위하여 의사와 상담해야 한다고 말한다. 라임 증후군(Lyme disease),[7]"수면 장애(sleep disorder), 주요우울장애(major depressive disorder), 알코올남용(alcohol abuse)/약물 남용(substance abuse), 진성 당뇨병(diabetes mellitus), 갑상선 기능 부전증(hypothyroidism), 단핵증(mononucleosis), 루푸스(lupus), 다발성 경화증(multiple sclerosis), 만성간염(chronic hepatitis), 각종 악성종양(malignancy)[8]약물이 만성피로증후군 증상을 모방하는 부작용도 일으킬 수 있다.[7] 중추감작(central sensitization), 통증 등 감각 자극에 대한 예민도 증가는 만성피로증후군에서 관찰되어 왔다. 통증에 대한 예민도는 격렬한 활동 후에 증가하게 되는데, 이는 정상적인 패턴과는 반대된다.[9]
발병[편집]
점진적 혹은 돌발적으로 발병하며, 연구들은 어떤 것이 더 자주 발생하는지에 대하여 결과를 혼합해 왔다.[10]:158:181
신체적 기능[편집]
만성피로증후군 환자의 기능용량(functional capacity)은 상당히 다양하다.[11] 일부 환자는 정상적인 삶을 살지만, 일부는 침대에 누워 지내며 스스로를 돌볼 수 없을 지경이기도 하다.[12] 만성피로증후군 환자 개부분은 직장이나 학업 및 가족 활동이 상당 기간동안 대폭 줄어든다.[13][5] 증상의 심각도나 신체장애는 성별에 상관없이 같으며,[14] 많은 이들이 강력한 만성 통증을 겪게 된다.[15] 환자들은 신체 활동 저하를 호소한다.[16] 또한 활동의 복잡성 저하도 관찰되었다.[17] 보고된 장애는 다른 피로 증상에 비견되는데,[18] 에이즈(AIDS) 말기,[19] 루푸스, 류머티스성 관절염(rheumatoid arthritis), 만성 폐쇄성 폐질환(chronic obstructive pulmonary disease, COPD), 신장질환(kidney disease) 말기 등의 증상이 이에 해당한다.[20] 만성피로증후군은 다발성 경화증(multiple sclerosis), 울혈성 심부전(congestive heart failure), 제2형 당뇨병(type II diabetes mellitus)과 같은 증상들보다 기능적 상태(functional status)나 일상의 행복(well-being)에 더 악영향을 준다.[21][22]
회복과 재발이 종종 발생하여 치료를 어렵게 만든다. 일순간 나아졌다고 생각하면 활동을 과하게 하여, 결과로서 재발로 인한 증상 악화가 생길 수 있다.[6]
만성피로증후군 환자 중 25% 정도는 증상이 발현하는 동안 혹은 수십 년간 집에 있거나 침대에 누워있다.[10]:32[23] 75%는 통증으로 일을 할 수 없다.[24] 절반 이상은 장애급여를 받거나 단기 병가를 얻으며, 1/5 정도는 풀타임으로 일한다.[12] Children who become ill with CFS are a major cause of school absence.[10]:183
환자들은 SF-36 삶의 질 설문지(SF-36 quality-of-life questionnaire) 점수가 낮다. 특히 활력, 신체적 기능, 건강 전반, 신체적 역할, 사회적 기능 등의 하위척도에 있어 낮다. 그러나 환자들의 역할 감정적(role emotional)과 정신건강(mental health) 하위척도는 건강한 대조군과 일치하거나 그다지 낮지 않다.[25] 미국에서만 매년 직접적 의료보험비용(direct healthcare cost)은 90~140억 달러에 이른다.[24]
인지기능부전[편집]
만성피로증후군의 직업적 사회적 기능에 가하는 부정적인 영향때문에, 인지기능부전(cognitive dysfunction)은 만성피로증후군의 장애적 측면 중 하나이다. 환자의 50~80%는 인지에 문제가 있다고 평가된다.[26] 인지 증상은 집중력, 기억력, 반응시간에서의 결함때문에 발생한다. 인지능력 측정은 산출된 정상 수치를 밑돌고 일상 활동에 악영향을 줄 가능성이 높다. 예를 들어, 실수가 잦거나, 스케줄 잡힌 일을 잊거나, 누군가 말을 걸 때 대답하기 어려운 것 등이 확인된다.[27]
장기적 단순하고 복잡한 정보처리 속도, 작업기억(working memory)에 관한 기능들은 보통 혹은 상당 정도 저해된다. 이런 결함들은 보통 환자의 감자기믕과 일치한다.인식 능력, 운동 속도, 언어, 추리, 지능은 상당히 바뀌지는 않는다. 건강 상태가 악화되면, 인지상 문제를 지각하는 것이 자주 커지게 된다. 환자들의 신체적 기능이 호전되면 시각지걱상의 문제가 줄어들고 언어처리 과정 상의 불만도 더 줄게 된다.[27]
인지기능부전에 대하여 주관적인 평가치와 외부로부터 관찰되는 객관적 평가치 사이에 발생하는 모순은 여러 연구들에서 보이는데, 이는 여러 요인에 의하여 발생한다. 병증 발생 전후 연구 참가자의 인지 능력 차이는 자연스럽게 다양하며, 만성피로증후군의 특정 인지상의 어려움을 일관되게 정량화할 수 있는 분석 도구를 특정화하지 못하기 때문에 이런 차이는 측정하기 어렵다.[27]
신경정신병적(neuropsychiatric) 및 신경심리학적(neuropsychological) 증상의 빈도는 환자군에서 증가한다. 원인은 불명이다. 인지적 증상과 병증 간 관계에 대한 가설즐이 진행되어 왔다. 일부 연구자들은 정신질환적 요인들이 근저에 있다고 주장하지만, 다른 연구자들은 병증이 증상을 일으키는 생화학적 사회학적 변화를 일으킨다고 주장한다.[26]
같이 보기[편집]
- 저나트륨혈증
- 기능의학(en:Functional medicine)
- 부신
- 부신피로증후군(en:Adrenal fatigue, hypoadrenia)
- 부신기능부전
- 부신피질
- 애디슨병
- 갑상선 기능 저하증
- 신장병
- 생활습관병(LD)
- 대사 증후군(메터볼릭 신드롬)
- 당뇨병(DM)
- 인슐린 민감성(IS) VS 인슐린 저항성(IR)
외부 링크[편집]
- (영어) 만성피로증후군 - Curlie
각주[편집]
- ↑ Sanders P, Korf J (2008). “Neuroaetiology of chronic fatigue syndrome: an overview”. 《World J. Biol. Psychiatry》 9 (3): 165~71. doi:10.1080/15622970701310971. PMID 17853290.
- ↑ “Chronic Fatigue Syndrome: Diagnosing CFS”. Centers for Disease Control and Prevention(CDC)]. 2011년 4월 19일. 2011년 7월 16일에 확인함.
- ↑ “International Classification of Diseases (and Related Health Problems)”.
- ↑ 《Chronic Fatigue and Its Syndromes by Simon Wessely, Matthew Hotopf and Michael Sharpe》. 1998년 1월 15일. ISBN 0192630466.
- ↑ 가 나 다 라 “Symptoms of ME/CFS | Myalgic Encephalomyelitis/Chronic Fatigue Syndrome (ME/CFS) | CDC”. 《www.cdc.gov》. 2019년 11월 19일. 2020년 8월 22일에 원본 문서에서 보존된 문서. 2020년 5월 20일에 확인함.
- ↑ 가 나 “Treating the Most Disruptive Symptoms First and Preventing Worsening of Symptoms | CDC”. 《www.cdc.gov》. 2019년 11월 19일. 2020년 8월 7일에 원본 문서에서 보존된 문서. 2020년 8월 19일에 확인함.
- ↑ 가 나 “CDC – Chronic Fatigue Syndrome (CFS) – Diagnosis”. Cdc.gov. 2012년 8월 5일에 원본 문서에서 보존된 문서. 2012년 7월 22일에 확인함.
- ↑ “CDC, Chronic Fatigue Syndrome (CFS), Making a Diagnosis” (PDF). Cdc.gov. 2011년 10월 16일에 원본 문서 (PDF)에서 보존된 문서. 2011년 1월 28일에 확인함.
- ↑ Nijs J, Meeus M, Van Oosterwijck J, Ickmans K, Moorkens G, Hans G, De Clerck LS (February 2012). “In the mind or in the brain? Scientific evidence for central sensitisation in chronic fatigue syndrome”. 《European Journal of Clinical Investigation》 42 (2): 203–12. doi:10.1111/j.1365-2362.2011.02575.x. PMID 21793823. S2CID 13926525.
- ↑ 가 나 다 Committee on the Diagnostic Criteria for Myalgic Encephalomyelitis/Chronic Fatigue Syndrome; Board on the Health of Select Populations; Institute of Medicine (2015년 2월 10일). 《Beyond Myalgic Encephalomyelitis/Chronic Fatigue Syndrome: Redefining an Illness》 (PDF). PMID 25695122. 2017년 1월 20일에 원본 문서 (PDF)에서 보존된 문서. 2020년 7월 28일에 확인함.
- ↑ Vanness JM, Snell CR, Strayer DR, Dempsey L, Stevens SR (June 2003). “Subclassifying chronic fatigue syndrome through exercise testing”. 《Medicine and Science in Sports and Exercise》 35 (6): 908–13. doi:10.1249/01.MSS.0000069510.58763.E8. PMID 12783037.
- ↑ 가 나 Ross SD, Estok RP, Frame D, Stone LR, Ludensky V, Levine CB (May 2004). “Disability and chronic fatigue syndrome: a focus on function”. 《Archives of Internal Medicine》 164 (10): 1098–107. doi:10.1001/archinte.164.10.1098. PMID 15159267.
- ↑ “Presentation and Clinical Course of ME/CFS | Myalgic Encephalomyelitis/Chronic Fatigue Syndrome (ME/CFS) | CDC”. 《www.cdc.gov》. 2019년 11월 19일. 2020년 7월 28일에 원본 문서에서 보존된 문서. 2020년 7월 11일에 확인함.
- ↑ Ho-Yen DO, McNamara I (August 1991). “General practitioners' experience of the chronic fatigue syndrome”. 《The British Journal of General Practice》 41 (349): 324–26. PMC 1371754. PMID 1777276.
- ↑ Meeus M, Nijs J, Meirleir KD (May 2007). “Chronic musculoskeletal pain in patients with the chronic fatigue syndrome: a systematic review”. 《European Journal of Pain》 11 (4): 377–86. doi:10.1016/j.ejpain.2006.06.005. PMID 16843021. S2CID 21414690.
- ↑ McCully KK, Sisto SA, Natelson BH (January 1996). “Use of exercise for treatment of chronic fatigue syndrome”. 《Sports Medicine》 21 (1): 35–48. doi:10.2165/00007256-199621010-00004. PMID 8771284. S2CID 239650.
- ↑ Burton C, Knoop H, Popovic N, Sharpe M, Bleijenberg G (June 2009). “Reduced complexity of activity patterns in patients with chronic fatigue syndrome: a case control study”. 《BioPsychoSocial Medicine》 3 (1): 7. doi:10.1186/1751-0759-3-7. PMC 2697171. PMID 19490619.
- ↑ Solomon L, Nisenbaum R, Reyes M, Papanicolaou DA, Reeves WC (October 2003). “Functional status of persons with chronic fatigue syndrome in the Wichita, Kansas, population”. 《Health and Quality of Life Outcomes》 1 (1): 48. doi:10.1186/1477-7525-1-48. PMC 239865. PMID 14577835.
- ↑ Johnson H (1996). 《Osler's Web: Inside the Labyrinth of the Chronic Fatigue Syndrome Epidemic》 1판. New York: Crown Publishers. 364–65쪽. ISBN 978-0-517-70353-3.
Congressional testimony of Mark, Loveless, MD, May 12, 1995
- ↑ “Myalgic Encephalomyelitis/Chronic Fatigue Syndrome (ME/CFS)”. 《Centers for Disease Control and Prevention》. 2020년 4월 13일. 2020년 6월 26일에 원본 문서에서 보존된 문서. 2020년 6월 1일에 확인함.
- ↑ Anderson JS, Ferrans CE (June 1997). “The quality of life of persons with chronic fatigue syndrome”. 《The Journal of Nervous and Mental Disease》 185 (6): 359–67. doi:10.1097/00005053-199706000-00001. PMID 9205421.
- ↑ Komaroff AL, Fagioli LR, Doolittle TH, Gandek B, Gleit MA, Guerriero RT, Kornish RJ, Ware NC, Ware JE, Bates DW (September 1996). “Health status in patients with chronic fatigue syndrome and in general population and disease comparison groups”. 《The American Journal of Medicine》 101 (3): 281–90. doi:10.1016/S0002-9343(96)00174-X. PMID 8873490.
- ↑ “What is ME/CFS? | Myalgic Encephalomyelitis/Chronic Fatigue Syndrome (ME/CFS) | CDC”. 《www.cdc.gov》. 2018년 7월 12일. 2020년 8월 17일에 원본 문서에서 보존된 문서. 2020년 5월 21일에 확인함.
- ↑ 가 나 “Chronic Fatigue Syndrome: Advancing Research and Clinical Education”. 《Centers for Disease Control and Prevention》. 2018년 2월 28일. 2020년 7월 28일에 원본 문서에서 보존된 문서. 2020년 5월 26일에 확인함.
- ↑ Unger ER, Lin JS, Brimmer DJ, Lapp CW, Komaroff AL, Nath A, Laird S, Iskander J (December 2016). “CDC Grand Rounds: Chronic Fatigue Syndrome – Advancing Research and Clinical Education” (PDF). 《MMWR. Morbidity and Mortality Weekly Report》 65 (50–51): 1434–38. doi:10.15585/mmwr.mm655051a4. PMID 28033311. 2017년 1월 6일에 원본 문서 (PDF)에서 보존된 문서. 2017년 1월 5일에 확인함.
- ↑ 가 나 Christley Y, Duffy T, Everall IP, Martin CR (April 2013). “The neuropsychiatric and neuropsychological features of chronic fatigue syndrome: revisiting the enigma”. 《Current Psychiatry Reports》 15 (4): 353. doi:10.1007/s11920-013-0353-8. PMID 23440559. S2CID 25790262.
- ↑ 가 나 다 Cvejic E, Birch RC, Vollmer-Conna U (May 2016). “Cognitive Dysfunction in Chronic Fatigue Syndrome: a Review of Recent Evidence”. 《Current Rheumatology Reports》 (Springer Science and Business Media LLC) 18 (5): 24. doi:10.1007/s11926-016-0577-9. PMID 27032787. S2CID 38748839.
