B군 연쇄상구균 감염증
 | |
|---|---|
| 다른 이름 |
|
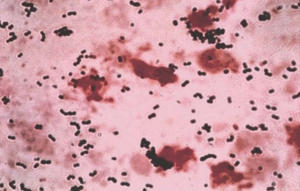 | |
| Streptococcus agalactiae의 그람 염색 사진 | |
| 진료과 | 소아청소년과 |
B군 연쇄상구균 감염증(Group B streptococcal infection, Group B strep[1])은 스트렙토코커스 아갈락티아(학명: Streptococcus agalactiae)에 의한 감염병을 의미한다. 심각한 질병을 유발할 수 있고, 특히 신생아, 노인, 면역약화 환자에게서는 사망을 일으킬 수도 있다.
다른 독성 세균들처럼 GBS는 상당수의 독성 인자를 보유하고 있는데,[2] 시알산이 풍부한 캡슐 다당류와 구멍을 만드는 독소인 베타용혈소가 가장 중요하다.[3][4] GBS 캡슐은 대식세포에 의한 GBS 식작용을 방해하기 때문에, 핵심적인 독성 인자로 여겨진다.[5][3]
GBS는 1880년대 후반에 에드몽 노카르(Edmond Nocard)와 몰레로(Mollereau)에 의해 소를 감염시키는 병균이라는 것이 처음으로 알려졌다. 이 병균은 젖소에서 유선염을 일으킬 수 있다. "우유가 없다"는 뜻의 "아갈락티아agalactiae"라는 이름 역시 여기서 따온 것이다.[6]
사람에 대한 감염 여부는 1938년 프라이(Fry)가 GBS에 의한 유아 사망 사례 세 건을 보고하면서 처음 밝혀졌다.[7] GBS는 1960년대 초에 신생아 감염의 주요 원인으로 인식되었다.[8]
일반적으로 GBS는 무해한 편리 공생 세균으로, 성인 인구 30%의 위장관에서 미생물군을 형성하나 대부분 무증상 보균자로 남아있는다.[5][9][10]
연구실 동정법
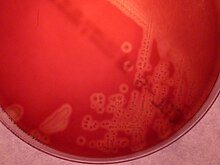

스트렙토코커스 아갈락티아는그람 양성 구균으로, 사슬형으로 이어져 증식한다. 베타용혈성을 가지고, 카탈레이스를 합성하지 못하며 조건혐기성 미생물이다. GBS는 혈액 한천 배지에서 배양할 경우 베타용혈현상을 보이며 증식한다. 랜드필드 분류군 B 항원이 세포벽에 존재하고, 라텍스응집검사를 통해 검사할 수 있다.[11][12] CAMP 시험을 통해서 동정할 수도 있다.[11]
특별히 고려해야 할 환자군
임산부
비록 대부분의 경우 무증상으로 문제를 일으키지 않지만, 임신 중이나 출산 후의 산모와 아기에게 심각한 질병을 일으킬 수도 있다. 산모의 GBS 감염은 드물게 융모양막염을 유발할 수 있으며, 산후 감염이나 태아 사망과도 관련이 있었다.[13] 요로감염증은 임산부에게 진통을 일으킬 수 있으며, 때때로 조산과 유산을 유발하기도 한다.[5][14]
신생아
GBS는 서양에서 패혈증, 폐렴, 수막염등 신생아의 세균감염증의 가장 큰 원인 중 하나로, 사망이나 장애 등 후유증이 나타날 수 있다.[5][15]
신생아에 대한 GBS 감염은 조기발병(GBS-EOD)과 말기발병(GBS-LOD)의 두 가지 임상 유형으로 구분되는데, GBS-EOD의 경우 대부분 생후 0~7일 사이에 나타나며 보통 24시간 이내에 뚜렷이 나타난다. GBS-LOD는 출생 후 7일에서 90일 사이에 시작한다.[5][16]
신생아 감염 예방
현재 GBS-EOD를 예방하할 수 있는 유일한 방법은 분만중 항생제 투여(IAP)이다. 페니실린이나 앰피실린은 GBS 감염 산모들에게 진통이 시작할 때부터 4시간마다 정맥 주사된다. 이는 GBS-EOD의 수직 전염을 막는 데 매우 효과적인 것으로 입증되었다.[5][16][17]
IAP 대상자 선정
IAP 대상자를 선정하기 위해 배양기반 선별 접근법과 위험성 기반 접근법의 두 가지 방법을 사용한다.[18] 배양기반 선별 접근법은 임신 35주에서 37주 사이에 질 하부나 직장장에서 채취한 시료를 배양함으로써 이루어지는데, 세균을 보유한 것으로 드러나면 모두 IAP를 받는다. 위험성 기반 접근법은 산모에게 GBS가 존재하는지를 불문하고, GBS-EOD 확률을 높이는 위험요인들을 고려하여 IAP 대상자를 선정하는 방식이다.[5][16][19]
각주
- ↑ “Group B strep”. 《nhs.uk》 (영어). 2018년 2월 7일. 2019년 12월 8일에 확인함.
- ↑ Maisey HC, Doran KS, Nizet V (2009). “Recent advances in understanding the molecular basis of group B Streptococcus virulence”. 《Expert Reviews in Molecular Medicine》 10: e27. doi:10.1017/S1462399408000811. PMC 2676346. PMID 18803886.
- ↑ 가 나 Rajagopal L. (2009). “Understanding the regulation of Group B Streptococcal virulence factors.”. 《Future Microbiology》 4 (2): 201–221. doi:10.2217/17460913.4.2.201. PMC 2691590. PMID 19257847.
- ↑ Leclercq SY, Sullivan MJ, Ipe DS, Smith JP, Cripps AW, Ulett GC (2016). “Pathogenesis of Streptococcus urinary tract infection depends on bacterial strain and β-hemolysin/cytolysin that mediates cytotoxicity, cytokine synthesis, inflammation and virulence”. 《Scientific Reports》 6: 29000. Bibcode:2016NatSR...629000L. doi:10.1038/srep29000. PMC 4935997. PMID 27383371.
- ↑ 가 나 다 라 마 바 사 Edwards MS, Nizet V (2011). 《Group B streptococcal infections. Infectious Diseases of the Fetus and Newborn Infant》 7.판. Elsevier. 419–469쪽. ISBN 978-0-443-06839-3.
- ↑ Keefe GP. (1997). “Streptococcus agalactiae mastitis: A review”. 《The Canadian Veterinary Journal》 38 (7): 199–204. PMC 1576741. PMID 9220132.
- ↑ Fry RM. (1938). “Fatal infections by haemolytic streptococcus group B.”. 《The Lancet》 231 (5969): 199–201. doi:10.1016/S0140-6736(00)93202-1.
- ↑ Eickhoff TC; Klein JO; Kathleen Daly A; David Ingall; Finland M. (1964). “Neonatal Sepsis and Other Infections Due to Group B Beta-Hemolytic Streptococci”. 《New England Journal of Medicine》 271 (24): 1221–1228. doi:10.1056/NEJM196412102712401. PMID 14234266.
- ↑ “Group B Strep Infection.”. 《MedicineNet.com》. 2016년 1월 10일에 확인함.
- ↑ Edwards MS, Baker CJ (2010). 《Streptococcus agalactiae (group B streptococcus). Mandell GL, Bennett JE, Dolin R (eds) Principles and practice of infectious diseases. Vol 2》 7.판. Elsevier. Chapter 202쪽. ISBN 978-0-443-06839-3.
- ↑ 가 나 Tille P. (2014). 《Bailey & Scott's Diagnostic Microbiology》 13.판. Elsevier. ISBN 978-0-323-08330-0.
- ↑ Rosa-Fraile M.,Spellerberg B. (2017). “Reliable Detection of Group B Streptococcus in the Clinical Laboratory.” (PDF). 《Journal of Clinical Microbiology》 55 (9): 2590–2598. doi:10.1128/JCM.00582-17. PMC 5648696. PMID 28659318. 2019년 11월 23일에 확인함.
- ↑ Muller AE, Oostvogel PM, Steegers EA, Dörr PJ. (2016). “Morbidity related to maternal group B streptococcal infections.”. 《Acta Obstetricia et Gynecologica Scandinavica》 85 (9): 1027–37. doi:10.1080/00016340600780508. PMID 16929406.
- ↑ Cunningham, F, Leveno KJ, Bloom SL, Spong CY, Dashe JS, Hoffman BL, Casey BM, Sheffield JS (2013). 〈Abortion〉. 《Williams Obstetrics》. McGraw-Hill. 5쪽.
- ↑ Libster R, Edwards KM, Levent F, Edwards MS, Rench MA, Castagnini LA, Cooper T, Sparks RC, Baker CJ, Shah PE (2012). “Long-term outcomes of group B streptococcal meningitis” (PDF). 《Pediatrics》 130 (1): e8–15. doi:10.1542/peds.2011-3453. PMID 22689869.
- ↑ 가 나 다 Verani JR, McGee L, Schrag SJ (2010). “Prevention of perinatal group B streptococcal disease: revised guidelines from CDC” (PDF). 《MMWR Recomm. Rep.》 59 ((RR-10)): 1–32.
- ↑ American College of Obstetricians and Gynecologists (ACOG). (2019). “Prevention of Group B Streptococcal Early-Onset Disease in Newborns ACOG Committee Opinion, Number 782”. 《Obstetrics and Gynecology》 134 (1): e19–40. doi:10.1097/AOG.0000000000003334. PMID 31241599.
- ↑ CDC (1996). “Prevention of Perinatal Group B Streptococcal Disease: A Public Health Perspective”. 《MMWR》. 45-RR7: 1–24.
- ↑ Clifford V, Garland SM, Grimwood K (2011). “Prevention of neonatal group B streptococcus disease in the 21st century.”. 《Journal of Paediatrics and Child Health》 48 (9): 808–815. doi:10.1111/j.1440-1754.2011.02203.x. PMID 22151082.
외부 링크
- http://gbss.org.uk/ Group B Strep Association] UK Group B Strep Association] UK
- CDC—Group B Strep (GBS)
